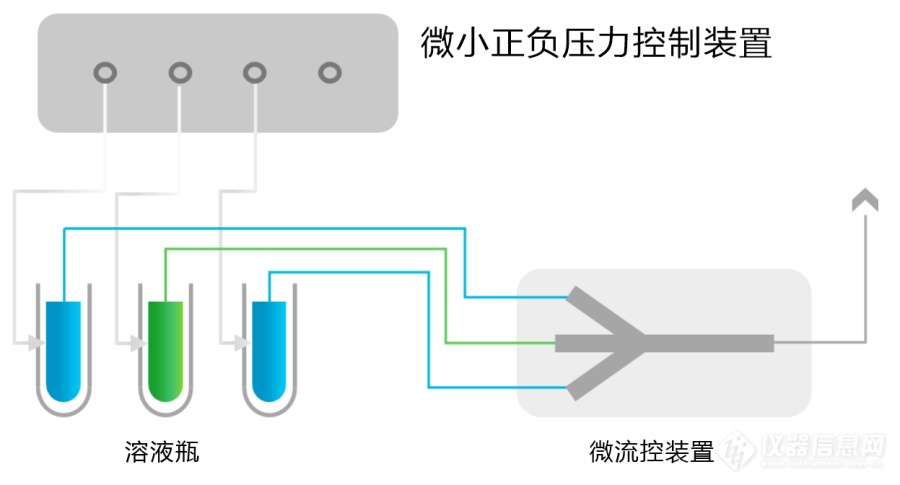
[align=center][img=压力驱动分选进样系统,690,371]https://ng1.17img.cn/bbsfiles/images/2022/06/202206231002395286_2664_3384_3.png!w690x371.jpg[/img][/align][color=#000099]摘要:在循环肿瘤细胞等细胞分选进样系统中,需要在一个标准大气压附近很小的正负压范围对压力进行精密控制,这就对控制方法、气体流量调节阀、压力传感器和控制器提出了更高的要求。本文将针对这些技术问题,提出高精度正负压精密控制解决方案,并详细介绍控制方法和其中软硬件的功能和技术指标,由此可实现0.5%的控制精度。[/color][align=center]~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~[/align][size=18px][color=#000099]一、问题的提出[/color][/size]循环肿瘤细胞(Circulating Tumor Cells,CTC)分选已被认为是癌症诊断和预后的有效工具,要求相应的检测装置能够执行所有实验过程而无需任何人工干预的自动、快速且灵敏。对于一些基于压力驱动液体流动原理的进样系统,要求通过精确控制气体的压力, 确保进样过程中流量稳定并实现自动反馈调节,并需要气压供应装置提供正压和负压以使检测装置中的泵及阀门动作。但在目前的CTC检测装置进样系统中,气压的精密控制还存在以下几方面的问题需要解决:(1)现有的气压供应装置无法提供微小的气压,常会导致泵的薄膜破损而无法使用,且现有的气压供应装置亦无法提供常压,使泵的薄膜在检测过程中无法回到平坦状态,造成细胞破损,故需要有可以提供微气压及常压至检测装置的气压供应装置。为了解决此问题,给微流道芯片提供正压、负压或常压,专利CN 216499436U“气压供应装置”中提出了一种非常复杂的概念性解决方案,标称正压气体的压力大小调节至 1~6psi,负压气体的压力大小调节至?1~6psi,正负压微调节阀可以精密至±0 .01psi。但这些指标恰恰是微压力调节阀的关键,如果没有能达到这种技术指标的调节阀,所述方案根本无法实现。(2)上海理工大学王固兵等人在2020年发表的“基于气压驱动的循环肿瘤细胞分选进样系统的设计与实现“一文中,提出了一种采用德国tecno PS120000 比例电磁阀的技术方案。但这种工业用比例阀主要是用于高压气体的压力控制,口径也较大,控制精度显然不能满足微小正负压的精密控制,而且无法外接高精度压力传感器来提升控制精度,根本无法实现文中提出的达到压力输出精度为1mbar(0.015psi)的指标,相对于1bar大气压这相当于达到0.1%的控制精度,这个指标显然不切合实际。从上述报道可以看出,细胞分选进样系统的压力控制需要在一个标准大气压附近很小的正负压范围对真空压力进行精密控制,这就对控制方法、气体流量调节阀、压力传感器和控制器提出了更高的要求。本文将针对这些技术问题,提出高精度正负压精密控制解决方案,并详细介绍控制方法和其中软硬件的功能和技术指标,由此可实现0.5%的控制精度。[size=18px][color=#000099]二、解决方案[/color][/size]本文所提出的解决方案是实现在一个标准大气压附近±10psi(或±700mbar)范围内的正负压精密控制,控制精度达到0.5%。即提供一个可控气压源解决方案,采用双向控制模式的动态平衡法,结合高精度步进电机和微小流量电动针阀、高精度压力传感器和双通道PID控制器,气压源可进行高精度的正压、负压和一个大气压的可编程输出。微小正负压精密控制的基本原理如图1所示,具体内容为:[align=center][img=气压驱动分选进样系统,690,377]https://ng1.17img.cn/bbsfiles/images/2022/06/202206231005336655_4666_3384_3.png!w690x377.jpg[/img][/align][align=center]图1 微小正负压精密控制原理框图[/align](1)控制原理基于密闭空腔进气和出气的动态平衡法。这是一个典型闭环控制回路,2通道PID控制器采集真空压力传感器信号并与设定值进行比较,然后调节进气和抽气调节阀的开度,最终使传感器测量值与设定值相等而实现真空压力的准确控制。(2)控制回路分别配备了抽气泵(负压源)和气源(正压源),以提供足够的负压和正压能力。(3)为了覆盖负压到正压的所要求的真空压力范围(如-10psi至+10psi),配置一个测试量程覆盖要求范围内的高精度绝对压力传感器,绝对压力传感器对应上述真空压力范围输出数值从小到大的直流模拟信号(如0~10VDC)。此模拟信号输入给PID控制器,由PID控制器调节进气阀和排气阀的开度而实现压力精确控制。采用绝对压力传感器的优势是不受当地大气气压变化的影响,无需采取气压修正,更能保证测试的准确性和重复性。(4)当控制是从负压到正压进行变化时,一开始的进气调节阀开度(进气流量)要远小于抽气调节阀开度(抽气流量),通过自动调节进出气流量达到不同的平衡状态来实现不同的负压控制,最终进气调节阀开度逐渐要远大于抽气调节阀开度,由此实现负压到正压范围内一系列设定点或斜线的连续精密控制。对于从正压到负压压的变化控制,上述过程正好相反。[size=18px][color=#000099]三、方案具体内容[/color][/size]解决方案中所涉及的微小正负压力发生器的具体结构如图2所示,主要包括高压气源、电动针阀、密闭空腔、压力传感器、高精度PID控制器和抽气泵。[align=center][img=气压驱动分选进样系统,690,465]https://ng1.17img.cn/bbsfiles/images/2022/06/202206231006045409_5247_3384_3.png!w690x465.jpg[/img][/align][align=center]图2 微小正负压精密控制的压力发生器结构示意图[/align]在图2所示的微小正负压控制系统中,密闭空腔上的工作压力出口连接检测仪器,密闭空腔左右安装两个NCNV系列的步进电机电动针阀,此电动针阀本身就是正负压两用调节阀,其绝对真空压力范围为0.0001mbar~7bar,最大流量为40mL/min,步进电机单步长为12.7微米,完全能满足小空腔的正负压精密控制。在图2所示的控制系统中使用了两个电动针阀来实现正负压任意设定点的精确控制,也可以从正压到负压的压力线性变化控制,也可以从负压到正压的压力线性变化控制。对于循环肿瘤细胞(CTCs)检测仪器进样系统中的微小正负压控制,要求是在标准大气压附近的真空压力精确控制,如控制精度为±0.5%甚至更小,一般都需要采用调节抽气阀的双向动态模式,即通过双通道PID控制器,一个通道用来恒定进气口处电动针阀的开度基本不变,另一个通道根据PID算法来调节排气口处的电动针阀开度。除了上述恒定进气流量调节抽气流量的控制方法之外,循环肿瘤细胞(CTCs)检测仪器进样系统中的微小正负压的控制精度,主要由压力传感器、PID控制器和电动针阀的精度决定。本方案中的PID控制器采用的是24位AD和16位的DA,电动针阀则是高精度步进电机,因此本解决方案的测试精度主要取决于压力传感器精度,一般至少要选择0.1%精度的压力传感器。对于进样系统中的微小压力控制,往往会要求密闭容器在正负压范围内进行多次往复变化,因此采用了可存储多个编辑程序的PID控制器,设定程度是一条多个折线段构成的曲线,由此可实现正负压往复变化的自动程序控制。在本文所述的解决方案中,为实现正负压的精密控制,如图2所示,针对负压的形成配置了抽气泵。抽气泵相当于一个负压源,但采用真空发生器同样可以达到负压源的效果,负压源采用真空发生器的优点是整个系统只需配备一个高压气源,减少了整个系统的造价、体积和重量,真空发生器连接高压气源即可达到相同的抽气效果。[size=18px][color=#000099]四、总结[/color][/size]本文所述解决方案,完全可以实现循环肿瘤细胞(CTCs)检测仪器进样系统中微小正负压的任意设定点和连续程序形式的精密控制,并且可以达到很高的控制精度和速度,全程自动化。本方案除了微小正负压的自动精密控制之外,另外一个特点是系统简单,正负压控制范围也可以比较宽泛,整个系统小巧和集成化,便于形成小型化的检测仪器。本文解决方案的技术成熟度很高,方案中所涉及的电动针阀和PID控制器,都是目前上海依阳实业有限公司特有的标准产品,其他的压力传感器、抽气泵、真空发生器和高压气源等也是目前市场上常见的标准产品。本文所述解决方案,同样可以适用于各种其他基于气压驱动的微流控进样系统。[align=center]~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~[/align]
各国争相发展的重点项目 iPS技术,即诱导性多能干细胞技术,是一种将成体成熟、分化的体细胞重编程获得类似胚胎干细胞的新兴技术。2007年11月美国和日本科学家分别独立宣布可将人类皮肤细胞转化为iPS细胞。这一发现被《自然》和《科学》杂志分别评为2007年第一和第二大科学进展。之后,iPS细胞研究迅猛发展,不同的国家和实验室纷纷报道了多种方法建立的iPS细胞系。就连世界第一只体细胞克隆动物多利羊的培育者伊恩·威尔莫特也宣布放弃人类胚胎干细胞克隆研究,转而进行 iPS 细胞研究,因为他认为这种细胞比胚胎干细胞更具潜在优势。 我国连续多年将干细胞研究列入“863”、“973”、国家自然基金重点项目。国务院2006年发布的《国家中长期科学和技术发展规划纲要(2006-2020年)》中,干细胞作为五项生物技术之一成为未来15年我国前沿技术的重点研究领域。 致瘤风险浮出水面 Yamanaka研究组在《自然·生物技术》上发表的文章显示,用iPS细胞诱导的神经干细胞,即使不含c-Myc(曾被认为是导致肿瘤的主要原因),在植入NOD/SCID免疫缺陷小鼠后仍有很强的致瘤性,甚至高于胚胎干细胞。 他们共研究了36个iPS细胞克隆,在诱导方式上,有些诱导剂配方中含有c-Myc基因,有些没有,因此具有较好的代表性。同时他们选择了3株胚胎干细胞作为对照。在45周的观察中,移植胚胎干细胞来源神经干细胞的34只小鼠有4只长出肿瘤。在100只移植胚胎成纤维细胞来源的iPS神经干细胞小鼠中34只发现肿瘤,概率和胚胎干细胞相当。在55只移植成人成纤维细胞来源的iPS神经干细胞小鼠中46只发现肿瘤,概率远高于胚胎干细胞。在36只移植肝细胞来源的iPS神经干细胞小鼠中10只发现肿瘤,概率高于胚胎干细胞。8只移植胃上皮细胞来源的iPS神经干细胞小鼠中未发现肿瘤。病理学检查证实肿瘤均为畸胎瘤,部分为恶性畸胎瘤。 研究还发现,以前认为致瘤性很强的c-Myc在去掉后并没有减少iPS神经干细胞的致瘤性,相反以前认为没有致瘤性的Nanog基因却可以明显增强iPS神经干细胞的致瘤性。 这次试验的另一个意外结果是并未发现在生成的肿瘤细胞中有c-Myc或其他基因的激活。以前的观点认为,转入的癌基因是iPS致瘤性的基础,只要在iPS细胞诱导成功后通过各种方法去除已完成使命的癌基因即可使iPS细胞免于致瘤性。这次试验的结果无疑给这些想法留下了阴影,而且使iPS致瘤的机制更加扑朔迷离。
http://www.bioon.com/biology/UploadFiles/201208/2012080216013081.jpg癌症研究人员可以测定肿瘤细胞基因组的序列,扫描其异常的基因活性,剖析其突变的蛋白质和研究它们在实验室培养皿中的生长,但研究者一直无法跟踪细胞形成肿瘤的过程。现在三个独立研究小组在小鼠体内做到了这一点。他们的研究结果支持这样的观点:一小部分细胞驱动肿瘤的生长,而想要治愈癌症可能需要将这些所谓肿瘤干细胞清除。目前还无法确认,这些从脑瘤,肠癌和皮肤癌研究的结论是否适用于其他类型肿瘤,但是得克萨斯大学西南医学中心的路易斯·帕拉达认为,如果它们适用于其他肿瘤,"将深刻地改变目前的化疗疗效评价和临床疗法的制定标准"。 不仅是看某种疗法是否缩小肿瘤,研究人员将更关注是否杀死了正确的细胞。帕拉达和他的同事们想检测是否特异性标识健康成人神经干细胞的一个遗传标记,也可标识神经母细胞瘤中的癌症干细胞。他们发现,所有神经母细胞瘤样本中至少有几个标记细胞 - 大概是干细胞。未标记细胞可被标准化疗杀死,但肿瘤可迅速恢复。进一步的实验表明,未标记细胞起源于标记的细胞祖先。当研究者把化疗与抑制标记细胞的遗传手段相结合进行治疗时,帕拉达说,肿瘤显著缩小到"残留遗迹"的水平。在另一项研究中,荷兰乌得勒支Hubrecht研究所的干细胞生物学家们把注意力瞄着了肠道。利用药物驱动的荧光素标志物表达系统,他们在小鼠体内证实,多种不同类型的肿瘤细胞,其实是来源于同一干细胞的。而且,这些干细胞是肿瘤发展的驱动力。对皮肤癌的研究,Blanpain和他的小组标记单个肿瘤细胞,而不是特异地标记干细胞。他们发现,细胞表现出两种不同的分工模式:它们要么在慢慢耗尽前分裂出少数细胞,或者产生许多细胞。这再次证实,一类独特的细胞亚群是肿瘤生长的驱动力。研究者说,下一步的研究计划将是,搞清楚这些实验所跟踪的细胞如何与通过多年移植实验所确定的,假定的癌症干细胞相联系的。研究人员已经紧锣密鼓地在寻找杀死这些细胞的方法;现在他们有更多的工具来测试这样的策略是否会奏效。
作者:丁香园网友Docofsoul《每日科学》2011年9月1日报道——由瑞士联邦理工学院(ETH)Yaakov Benenson教授与麻省理工Ron Weiss教授率领的研究小组成功地将生物“计算机”诊断网络导入人类细胞。该网络有识别某些肿瘤细胞的能力,利用五种肿瘤特异性分子因子的逻辑组合,进而触发肿瘤细胞毁灭过程。http://img1.jiansuo.net/cms/upload/userfiles/image/2011/09/04/1315042501_small.jpg细胞微机布线图:所有五种因子必须处于相应的正确状态,由此触发细胞死亡(图片来源:y Benenson Y. 教授 R. Weis教授)开发活体细胞内运作的生物电脑,是ETH苏黎世分院合成生物学教授Yaakov (Kobi) Benenson孜孜以求的目标,其职业生涯的大部分时间都倾注于此。他想建立既能侦测细胞生存状况、又能在细胞异常时对相应信息进行处理以提供合适的治疗响应的生物微机。目前,通过与麻省理工教授Ron Weiss以及团队成员(包括博士后学者Zhen Xie 与 Liliana Wroblewska、博士生Laura Prochazka)合作,他向这一目标迈出了重大一步。这一研究成果已发表于《Science》(见本文所附参考文献),论文介绍了一种多基因合成“电路”;此电路负责鉴别正常细胞与肿瘤细胞、继而进一步摧毁肿瘤细胞。其工作方式是:对细胞内五种肿瘤特异性分子因子及其出现频率进行抽样与综合;只有当所有这些因子在细胞内同时出现时,该电路才会作出正识别响应。这种方式使得侦测肿瘤的准确率非常高。研究者希望这一成果能够为高特异性抗癌治疗奠定基础。对肿瘤细胞的选择性破坏本研究对实验室培养的两种类型人类细胞进行了基因网络测试:海拉细胞(子宫颈癌细胞)与正常细胞。当基因生物微机被导入这两种不同的细胞类型时,只有海拉细胞被摧毁,而正常细胞则安然无恙。当然,取得这一结果需要做大量的基础工作。首先必须找出海拉细胞特有的分子组合。Benenson及其他小组成员在属于小RNA分子(MicroRNA或miRNA)这一类化合物的分子中找,终于确认其中一个miRNA组合(或者说“可识别属性”)只有海拉细胞才有,其它健康细胞类型内则不存在。发现这种可识别属性是一项颇具挑战性的任务。人体内既存在250种不同的健康细胞类型,此外也存在为数众多的肿瘤细胞的变异型(其中数百种可作实验室培养)。但miRNA多样性则更是不让须眉花样繁多,人类细胞中已得以描述的即达500到1000不同种类。Benenson指出:“每种健康或病损细胞类型都有其不同的miRNA分子处于开放或关闭状态。”可识别肿瘤属性中的五种因子确立一种miRNA“可识别属性”与发现一组症状以可靠诊断一种疾病有所不同。教授说:“一种症状,比如说发热吧,不可能由此概括出一种疾病。医生获得的信息越多,其诊断才越可靠。” 一年半前他从哈佛大学到ETH后,研究小组找到了几种因子,可由此可靠地将海拉细胞从所有其它健康细胞中鉴别出;结果表明,仅仅五种特定miRNA的组合(其中某些以高水平出现,某些则以极低水平出现)就足以将海拉细胞从其混迹的健康细胞中揪出来。与微机运作相似的网络Benenson介绍说:“这些miRNA因子在细胞内进行逻辑代数运算;该生物微机运用诸如‘与’与‘非’等逻辑操作将这些因子进行组合,并且,当全部因子的整体运算结果为逻辑‘真’值时,只产生所需要的结果——那就是细胞死亡。” 确实,研究者已经能够显示该网络在活体细胞内可以非常稳定地运作,可正确组合所有细胞内因子并给出正确的诊断。Benenson认为,这一成果代表该领域的一项重大成就。动物模型与基因疗法该研究小组想在下一步在合适的动物模型上测试该细胞计算方法,以期在未来创建诊断与治疗工具。这听起来可能象科幻小说,但Benenson相信其可行性;不过,仍有不少棘手的问题需要解决。比如,如何有效、安全地将外源基因导入细胞?这种DNA递送在目前情况下颇具挑战性。尤其是,该方法需要将外源基因暂时而不是永久导入细胞。现有的病毒导入法或化学导入法均未充分开发,需要进一步完善。Benenson说:“为人类提供一种功能完善的治疗方法还非常遥远。不过这一工作是重要的第一步,显示了单一细胞水平上这样一种选择性诊断方法具有可行性。”参考文献:1. Z. Xie, L. Wroblewska, L. Prochazka, R. Weiss, Y. Benenson. Multi-Input RNAi-Based Logic Circuit for Identification of Specific Cancer Cells. Science, 2011; 333 (6047): 1307 DOI: 10.1126/science.1205527
我想做一下肿瘤细胞的P谱,但以前没有做过,制备样品是把肿瘤细胞制成细胞悬液就行了吗?内标和普通样品的内标一样吗?是不是应该先做一下细胞培养液的P谱?求大神帮助!!
[size=24px][b]课程详情[/b][/size]肿瘤的发生及发展机制是当前生命科学和基础医学的重要研究领域,对应的抗肿瘤药物和细胞治疗方法的研发也是行业研究热点。本次讲座将围绕肿瘤细胞和细胞治疗研究方法,介绍赛多利斯提供的活细胞水平检测方法及整体解决方案。[size=18px][b]讲师简介:[/b][/size]黄雯琪:黄雯琪,女,就职于赛多利斯公司生物分析部门,负责细胞检测产品线的应用支持、产品培训等业务,在细胞生物学检测技术及实验方法方面具有丰富的经验。[size=18px][b]相关领域:[/b][/size](生物产业)-(综合)[size=18px][b]相关仪器:[/b][/size](生命科学仪器及设备)-(细胞生物学仪器)-(高内涵细胞成像分析系统)点击链接立即报名:[url]https://www.instrument.com.cn/webinar/meeting_13888.html[/url]
[align=center]肿瘤干细胞学说[/align][font='times new roman'][size=16px][color=#000000]关于肿瘤起源,目前讨论较多的是肿瘤干细胞学说。肿瘤干细胞学说认为,肿瘤细胞中存在[/color][/size][/font][font='times new roman'][size=16px][color=#000000]一[/color][/size][/font][font='times new roman'][size=16px][color=#000000]小部分[/color][/size][/font][font='times new roman'][size=16px][color=#000000]具有自我更新和分化能力[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的细胞,是[/color][/size][/font][font='times new roman'][size=16px][color=#000000]真正驱动肿瘤发生和发展的[/color][/size][/font][font='times new roman'][size=16px][color=#000000]“[/color][/size][/font][font='times new roman'][size=16px][color=#000000]动力[/color][/size][/font][font='times new roman'][size=16px][color=#000000]”[/color][/size][/font][font='times new roman'][size=16px][color=#000000],在维持肿瘤的恶性增殖、侵袭、耐药、转移、复发等方面起着决定性的作用[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][6, 7][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]且在多种恶性肿瘤中已成功分离出了肿瘤干细胞。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]虽然其在肿瘤组织中数量极少[/color][/size][/font][font='times new roman'][size=16px][color=#000000]([/color][/size][/font][font='times new roman'][size=16px][color=#000000][/color][/size][/font][font='times new roman'][size=16px][color=#000000]1%), [/color][/size][/font][font='times new roman'][size=16px][color=#000000]但是对于肿瘤的预后及治疗意义重大,可能成为肿瘤诊断标志物及治疗靶点。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][8-10][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]、[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][10][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]、[/color][/size][/font][font='times new roman'][size=16px][color=#000000]ABCG2[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][11][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]、[/color][/size][/font][font='times new roman'][size=16px][color=#000000]LGR5[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][12, 13][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]、[/color][/size][/font][font='times new roman'][size=16px][color=#000000]SOX2[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][14][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]是目前研究相对较多的潜在的肿瘤干细胞标志物。研究显示,与非小细胞肺癌相比,小细胞肺癌的肿瘤干细胞数量明显增加[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][15][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]肿瘤干细胞显示胚胎干细胞的许多特征,具有高度的致瘤性,并经常表现出参与发育和组织稳态的一个或多个高度保守的信号通路的持续激活,包括[/color][/size][/font][font='times new roman'][size=16px][color=#000000]Notch[/color][/size][/font][font='times new roman'][size=16px][color=#000000]、[/color][/size][/font][font='times new roman'][size=16px][color=#000000]Hedgehog[/color][/size][/font][font='times new roman'][size=16px][color=#000000]、[/color][/size][/font][font='times new roman'][size=16px][color=#000000]W[/color][/size][/font][font='times new roman'][size=16px][color=#000000]nt[/color][/size][/font][font='times new roman'][size=16px][color=#000000]通路,所有这些[/color][/size][/font][font='times new roman'][size=16px][color=#000000]通路[/color][/size][/font][font='times new roman'][size=16px][color=#000000]在[/color][/size][/font][font='times new roman'][size=16px][color=#000000]SCLC[/color][/size][/font][font='times new roman'][size=16px][color=#000000]中都可能[/color][/size][/font][font='times new roman'][size=16px][color=#000000]表现活跃[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][4][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][size=16px][color=#000000]、[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]为目前已知的肿瘤干细胞标志物,其在小细胞肺癌细胞中也是呈[/color][/size][/font][font='times new roman'][size=16px][color=#000000]高表达[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的。通过[/color][/size][/font][font='times new roman'][size=16px][color=#000000]Western blot[/color][/size][/font][font='times new roman'][size=16px][color=#000000]技术[/color][/size][/font][font='times new roman'][size=16px][color=#000000]可[/color][/size][/font][font='times new roman'][size=16px][color=#000000]检测其在蛋白质水平的表达。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]已有研究表明,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][size=16px][color=#000000]与[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的表达成正相关,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000]+[/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]的细胞[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI[/color][/size][/font][font='times new roman'][size=16px][color=#000000]1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]表达量明显升高,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][size=16px][color=#000000]与[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI[/color][/size][/font][font='times new roman'][size=16px][color=#000000]1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]双阳性表达在结直肠癌的转移及浸润有着重要的协同作用[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][69][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000],[/color][/size][/font][font='times new roman'][size=16px][color=#000000]Wang[/color][/size][/font][font='times new roman'][size=16px][color=#000000]等人发现[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]在[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000]+[/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]细胞及干细胞样球形肿瘤细胞中表达,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]敲低表达[/color][/size][/font][font='times new roman'][size=16px][color=#000000]抑制球形菌落形成,并且降低了[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的表达[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][26][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]。小细胞肺癌细胞的[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]表达量降低后,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][size=16px][color=#000000]表达量也下降,表明[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]与[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD133[/color][/size][/font][font='times new roman'][size=16px][color=#000000]存在共表达,但两者之间相互调控机制尚不清楚,需进一步研究。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]是一种跨膜受体蛋白,属于黏附分子家族,是第一个发现并证实是实体瘤干细胞表面标志分子[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][70][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000],研究显示,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]也可能是肺癌肿瘤干细胞的标志物,并可能成为治疗新的靶点[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][71][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]可以作为透明质酸的受体将信号传导入胞内激活下游信号通路如[/color][/size][/font][font='times new roman'][size=16px][color=#000000]Wnt/β-catenin[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][72][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]。研究显示,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]在肝细胞癌中,肝癌干细胞的干细胞性质与[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI[/color][/size][/font][font='times new roman'][size=16px][color=#000000]1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]和[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的表达有关[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][73][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI[/color][/size][/font][font='times new roman'][size=16px][color=#000000]1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]调节[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000]+[/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]肿瘤干细胞诱导结直肠癌的发生的过程,并且增强肿瘤干细胞的耐药[/color][/size][/font][font='times new roman'][size=16px][color=#000000]。在神经胶质瘤中,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]促进肿瘤干细胞标志物[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的表达[/color][/size][/font][font='times new roman'][sup][size=16px][color=#000000][74][/color][/size][/sup][/font][font='times new roman'][size=16px][color=#000000]。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]同样影响[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的表达,而[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]与[/color][/size][/font][font='times new roman'][size=16px][color=#000000]Wnt[/color][/size][/font][font='times new roman'][size=16px][color=#000000]通路相互作用,那么,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MSI1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]与[/color][/size][/font][font='times new roman'][size=16px][color=#000000]CD44[/color][/size][/font][font='times new roman'][size=16px][color=#000000]可能是通过调控[/color][/size][/font][font='times new roman'][size=16px][color=#000000]Wnt[/color][/size][/font][font='times new roman'][size=16px][color=#000000]通路相互影响。[/color][/size][/font]
铂类药物是一类重要的肿瘤化疗药物,在临床中得到广泛的应用,成为治疗包括肺癌、胃癌、结肠癌、卵巢癌、睾丸癌等常见恶性肿瘤的一线药物。然而,目前临床使用的铂类抗癌药物对肿瘤细胞缺乏选择性,在杀死肿瘤细胞的同时,对正常细胞也有较大伤害,导致明显的临床毒副作用。同时,肿瘤病人容易对铂类药物产生耐药性,导致化疗失败。 针对铂类药物存在的以上两大问题,中国科学院昆明植物研究所李艳研究组与昆明贵金属研究所刘伟平研究组合作,发现mixed-NH3/cyclopentamine和不对称的3-X-1,1-cyclobutanedicarboxylato与Pt(II)配合物对肿瘤细胞显示出明显的选择性,能选择性诱导肿瘤细胞的凋亡,而对正常细胞影响很小,同时对顺铂耐受的非小细胞肺癌和卵巢癌细胞株有较高的杀伤活性,显示出重要的研究开发前景。 近日,这类化合物的结构和用途已经获得国家发明专利授权(ZL20101027465.2)。
[align=center][font='times new roman'][size=21px]肿瘤细胞分泌的外[/size][/font][font='times new roman'][size=21px]泌[/size][/font][font='times new roman'][size=21px]体在机体内的作用[/size][/font][/align][font='times new roman'][size=16px]摘要[/size][/font][font='times new roman'][size=16px] [/size][/font][font='times new roman'][size=16px]肿瘤细胞通过产生,释放和利用外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体来促进肿瘤发生发展。肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体在肿瘤中的作用机制以成为目前的研究热点。外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体作为信息载体,可将遗传信息从肿瘤细胞传递到位于近处或远处的正常或其他异常细胞。所有体液中[/size][/font][font='times new roman'][size=16px]均[/size][/font][font='times new roman'][size=16px]发现了肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体,与靶细胞接触后,[/size][/font][font='times new roman'][size=16px]外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体[/size][/font][font='times new roman'][size=16px]会改变受体[/size][/font][font='times new roman'][size=16px]细胞[/size][/font][font='times new roman'][size=16px]的表型和功能属性,[/size][/font][font='times new roman'][size=16px]起到促进[/size][/font][font='times new roman'][size=16px]血管生成,血栓形成,免疫抑制,肿瘤转移和耐药的作用。[/size][/font][font='times new roman'][size=16px]外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体[/size][/font][font='times new roman'][size=16px]在抑制宿主抗肿瘤反应和[/size][/font][font='times new roman'][size=16px]介导[/size][/font][font='times new roman'][size=16px]耐药中发挥重要作用。肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体可能会干扰癌症患者的免疫治疗。它们在癌症进展以及癌症治疗中的生物学作用表明肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体是致癌转化的关键组成部分。[/size][/font][font='times new roman'][size=16px]关键词[/size][/font][font='times new roman'][size=16px] [/size][/font][font='times new roman'][size=16px]外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体;肿瘤转移;耐药;免疫抑制;血栓形成[/size][/font][font='times new roman'][size=16px]多细胞生物[/size][/font][font='times new roman'][size=16px]体[/size][/font][font='times new roman'][size=16px]中相邻细胞之间的通讯通常包括细胞内物质的交换和共享,这些[/size][/font][font='times new roman'][size=16px]过程[/size][/font][font='times new roman'][size=16px]是通过细胞间连接、突触或通过吞噬作用形成的,都需要细胞接触并且在短距离内进行。相反,外[/size][/font][font='times new roman'][size=16px]泌体代表[/size][/font][font='times new roman'][size=16px]了信息传递的独特形式,既可以在短距离传递,也可以在长距离下进行信息交流。肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体可以将信号从肿瘤细胞转移到远端组织和器官。[/size][/font][font='times new roman'][size=16px]外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体[/size][/font][font='times new roman'][size=16px]存在于机体循环中,并可以随时进入身体的各个部位。它们带有能够与内皮细胞接触并促进外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体进入血管和组织的表面成分[/size][/font][font='times new roman'][size=16px][[/size][/font][font='times new roman'][size=16px]1,2[/size][/font][font='times new roman'][size=16px]][/size][/font][font='times new roman'][size=16px]。但是肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体仅占患者血浆中总外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的[/size][/font][font='times new roman'][size=16px]一[/size][/font][font='times new roman'][size=16px]小部分,且该部分的含量可根据肿瘤进展而改变。[/size][/font]1. [font='times new roman'][size=16px]外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体在肿瘤转移中的作用[/size][/font][font='times new roman'][size=16px]肿瘤[/size][/font][font='times new roman'][size=16px]细胞[/size][/font][font='times new roman'][size=16px]的转移过程[/size][/font][font='times new roman'][size=16px]开始[/size][/font][font='times new roman'][size=16px]于肿瘤细胞经历[/size][/font][font='times new roman'][size=16px]了[/size][/font][font='times new roman'][size=16px]上皮间质转化([/size][/font][font='times new roman'][size=16px]Epithelial-to-mesenchymal transition[/size][/font][font='times new roman'][size=16px],[/size][/font][font='times new roman'][size=16px]EMT[/size][/font][font='times new roman'][size=16px])。肿瘤细胞[/size][/font][font='times new roman'][size=16px]获得[/size][/font][font='times new roman'][size=16px]迁移[/size][/font][font='times new roman'][size=16px]能力,并[/size][/font][font='times new roman'][size=16px]进入血液[/size][/font][font='times new roman'][size=16px]和[/size][/font][font='times new roman'][size=16px]淋巴系统[/size][/font][font='times new roman'][size=16px],逐渐[/size][/font][font='times new roman'][size=16px]转移[/size][/font][font='times new roman'][size=16px]到其他组织[/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px]这些[/size][/font][font='times new roman'][size=16px]肿瘤细胞产生具有独特分子特征的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体,[/size][/font][font='times new roman'][size=16px]主要包含[/size][/font][font='times new roman'][size=16px]EMT[/size][/font][font='times new roman'][size=16px]相关的蛋白质与迁移和侵袭所需的分子,[/size][/font][font='times new roman'][size=16px]如[/size][/font][font='times new roman'][size=16px]前列腺癌释放的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体中的α[/size][/font][font='times new roman'][size=16px]v[/size][/font][font='times new roman'][size=16px]β[/size][/font][font='times new roman'][size=16px]6[/size][/font][font='times new roman'][size=16px]整联蛋白[/size][/font][font='times new roman'][size=16px][3][/size][/font][font='times new roman'][size=16px],白血病[/size][/font][font='times new roman'][size=16px]或[/size][/font][font='times new roman'][size=16px]乳腺癌衍生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的[/size][/font][font='times new roman'][size=16px]Wnt[/size][/font][font='times new roman'][size=16px]通路[/size][/font][font='times new roman'][size=16px]成分[/size][/font][font='times new roman'][size=16px][4,5][/size][/font][font='times new roman'][size=16px],以及胃肠道间质瘤([/size][/font][font='times new roman'][size=16px]GIST[/size][/font][font='times new roman'][size=16px])产生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体中的[/size][/font][font='times new roman'][size=16px]KIT [/size][/font][font='times new roman'][size=16px][6][/size][/font][font='times new roman'][size=16px]。这些外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体中缺氧诱导因子[/size][/font][font='times new roman'][size=16px]([/size][/font][font='times new roman'][size=16px]HIF[/size][/font][font='times new roman'][size=16px])[/size][/font][font='times new roman'][size=16px]的含量增加,[/size][/font][font='times new roman'][size=16px]促炎因子[/size][/font][font='times new roman'][size=16px]的含量也增加[/size][/font][font='times new roman'][size=16px][7][/size][/font][font='times new roman'][size=16px]。准备迁移的肿瘤细胞产生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体可与机体的血管、基质成分和免疫细胞相互作用,完成转移前的准备[/size][/font][font='times new roman'][size=16px][8][/size][/font][font='times new roman'][size=16px]。黑色素瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体显示在前哨淋巴结中积累,刺激血管生成,重塑细胞外基质并诱导黑色素瘤细胞富集到淋巴结中[/size][/font][font='times new roman'][size=16px][9][/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px]Peinado[/size][/font][font='times new roman'][size=16px]研究团队证明了,从高度转移的鼠类黑[/size][/font][font='times new roman'][size=16px]色素瘤细胞衍生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体能够将骨髓重编程为转移前的生理状态。现在已有研究支持肿瘤细胞分泌的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体与高度侵袭性的黑色素瘤细胞的发展有关,与空白对照组相比,实验组小鼠先前外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体进行过注射处理,其体内黑色素瘤细胞的增殖和转移速率明显提高[/size][/font][font='times new roman'][size=16px][10][/size][/font][font='times new roman'][size=16px]。在许多有关鼠类和人体肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的近期研究中,已证明这些外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体还携带微小[/size][/font][font='times new roman'][size=16px]RNA[/size][/font][font='times new roman'][size=16px]分子,将其转移至正常细胞并诱导其遗传和蛋白质谱发生变化,从而有利于转移形成[/size][/font][font='times new roman'][size=16px][11,12][/size][/font][font='times new roman'][size=16px]。肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体已被证明带有[/size][/font][font='times new roman'][size=16px]CD39[/size][/font][font='times new roman'][size=16px]和[/size][/font][font='times new roman'][size=16px]CD73[/size][/font][font='times new roman'][size=16px],它们是催化腺苷产生的外核苷酸酶[/size][/font][font='times new roman'][size=16px][13][/size][/font][font='times new roman'][size=16px]。腺苷在机体内可[/size][/font][font='times new roman'][size=16px]介[/size][/font][font='times new roman'][size=16px]导免疫抑制,发挥促进血管生成并驱动细胞基质重塑的重要作用,所有这些功能都促进肿瘤细胞迁移及其进入淋巴结。肿瘤外[/size][/font][font='times new roman'][size=16px]泌体支持[/size][/font][font='times new roman'][size=16px]转移的能力可以通过腺苷参与不同类别的分子途径[/size][/font][font='times new roman'][size=16px][14][/size][/font][font='times new roman'][size=16px]。[/size][/font]2. [font='times new roman'][size=16px]外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体在肿瘤耐药性中的作用[/size][/font][font='times new roman'][size=16px]肿瘤对放射和化学药物的抵抗作用是肿瘤患者临床治疗中面对的严重问题,至今尚未得到解决。值得注意的是有研究指出肿瘤分泌的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体在肿瘤的耐药性中起重要作用;肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体通过多种机制促进耐药性的发展,例如肿瘤细胞可以将化学治疗性药物(例如顺铂)浓缩并通过外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体从细胞质中去除[/size][/font][font='times new roman'][size=16px][15][/size][/font][font='times new roman'][size=16px];此外肿瘤细胞还可以简单地将化疗药物包装到外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体中以保护自己免受细胞毒性作用。耐药性肿瘤细胞可以通过外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体将抗性传递给敏感细胞,从而产生新的耐药性肿瘤细胞株。例如,已显示某些[/size][/font][font='times new roman'][size=16px]RNA[/size][/font][font='times new roman'][size=16px]([/size][/font][font='times new roman'][size=16px]miR-100[/size][/font][font='times new roman'][size=16px],[/size][/font][font='times new roman'][size=16px]miR-222[/size][/font][font='times new roman'][size=16px],[/size][/font][font='times new roman'][size=16px]miR-30a[/size][/font][font='times new roman'][size=16px]和[/size][/font][font='times new roman'][size=16px]miR-17[/size][/font][font='times new roman'][size=16px])在外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体中从抗阿霉素和多[/size][/font][font='times new roman'][size=16px]西他赛[/size][/font][font='times new roman'][size=16px]的乳腺癌耐药细胞系转移至敏感细胞[/size][/font][font='times new roman'][size=16px]系[/size][/font][font='times new roman'][size=16px]赋予抗药性[/size][/font][font='times new roman'][size=16px][16][/size][/font][font='times new roman'][size=16px]。有研究报道,在乳腺癌中,由[/size][/font][font='times new roman'][size=16px]HER2[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px]细胞系或[/size][/font][font='times new roman'][size=16px]HER2[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px]的肿瘤患者[/size][/font][font='times new roman'][size=16px]产生的[/size][/font][font='times new roman'][size=16px]携带[/size][/font][font='times new roman'][size=16px]HER2[/size][/font][font='times new roman'][size=16px]的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体[/size][/font][font='times new roman'][size=16px]可以[/size][/font][font='times new roman'][size=16px]清除特异性抗肿瘤药[/size][/font][font='times new roman'][size=16px]物曲妥珠单[/size][/font][font='times new roman'][size=16px]抗[/size][/font][font='times new roman'][size=16px][17,18][/size][/font][font='times new roman'][size=16px]。多[/size][/font][font='times new roman'][size=16px]西他赛[/size][/font][font='times new roman'][size=16px]耐药性已在前列腺癌中进行了研究,发现其抗药性是通过多药耐药蛋白[/size][/font][font='times new roman'][size=16px]-1[/size][/font][font='times new roman'][size=16px]([/size][/font][font='times new roman'][size=16px]MDR-1 / P-[/size][/font][font='times new roman'][size=16px]gp[/size][/font][font='times new roman'][size=16px])的外[/size][/font][font='times new roman'][size=16px]泌体转移[/size][/font][font='times new roman'][size=16px]而赋予的,多药耐药蛋白[/size][/font][font='times new roman'][size=16px]-1[/size][/font][font='times new roman'][size=16px]是一种[/size][/font][font='times new roman'][size=16px]P-[/size][/font][font='times new roman'][size=16px]糖蛋白转运蛋白,通常在耐药肿瘤中过表达[/size][/font][font='times new roman'][size=16px][19][/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px]顺铂耐药[/size][/font][font='times new roman'][size=16px]的卵巢癌产生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体中富含其他转运蛋白,例如[/size][/font][font='times new roman'][size=16px]MDR-2[/size][/font][font='times new roman'][size=16px],[/size][/font][font='times new roman'][size=16px]ATP-7A[/size][/font][font='times new roman'][size=16px]和[/size][/font][font='times new roman'][size=16px]ATP-7B [/size][/font][font='times new roman'][size=16px][15][/size][/font][font='times new roman'][size=16px]。最近的研究表明,耐药性部分归因于外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体中的[/size][/font][font='times new roman'][size=16px]miRNA[/size][/font][font='times new roman'][size=16px]从耐药性癌细胞向敏感性癌细胞的细胞间转移[/size][/font][font='times new roman'][size=16px][16][/size][/font][font='times new roman'][size=16px]。黑色素瘤动物模型的体内研究表明,质子泵抑制剂([/size][/font][font='times new roman'][size=16px]PPI[/size][/font][font='times new roman'][size=16px])和低[/size][/font][font='times new roman'][size=16px]pH[/size][/font][font='times new roman'][size=16px]剂的联合使用可有效降低外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体[/size][/font][font='times new roman'][size=16px]对顺铂的[/size][/font][font='times new roman'][size=16px]耐药性[/size][/font][font='times new roman'][size=16px][20][/size][/font][font='times new roman'][size=16px]。尽管现有的研究表明外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体与肿瘤的耐药[/size][/font][font='times new roman'][size=16px]性转移有关,但更详细的分子和遗传学分析对于确认上述研究并确定该过程中的潜在机制是十分重要的。[/size][/font]3. [font='times new roman'][size=16px]外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体对宿主免疫功能的影响[/size][/font][font='times new roman'][size=16px]肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体[/size][/font][font='times new roman'][size=16px]不仅仅在[/size][/font][font='times new roman'][size=16px]肿瘤微环境[/size][/font][font='times new roman'][size=16px]起[/size][/font][font='times new roman'][size=16px]免疫抑制或免疫刺激作用,与循环[/size][/font][font='times new roman'][size=16px]系统[/size][/font][font='times new roman'][size=16px]以及各种淋巴器官中的免疫细胞也[/size][/font][font='times new roman'][size=16px]可以[/size][/font][font='times new roman'][size=16px]相互[/size][/font][font='times new roman'][size=16px]作用[/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px]例如,[/size][/font][font='times new roman'][size=16px]白血病胚泡衍生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体在血浆中[/size][/font][font='times new roman'][size=16px]聚集[/size][/font][font='times new roman'][size=16px]并直接与免疫细胞作用[/size][/font][font='times new roman'][size=16px][21][/size][/font][font='times new roman'][size=16px]。在肿瘤存在的情况下,外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体与周围免疫细胞的相互作用会导致免疫抑制[/size][/font][font='times new roman'][size=16px][22][/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px]实验性小鼠模型的体内研究表明,注射肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体后,外周免疫细胞的功能发生改变,这些改变[/size][/font][font='times new roman'][size=16px]导致[/size][/font][font='times new roman'][size=16px]肿瘤生长和更短的生长周期[/size][/font][font='times new roman'][size=16px][23][/size][/font][font='times new roman'][size=16px]。将离体分离的人[/size][/font][font='times new roman'][size=16px]T[/size][/font][font='times new roman'][size=16px]细胞、[/size][/font][font='times new roman'][size=16px]B[/size][/font][font='times new roman'][size=16px]细胞或[/size][/font][font='times new roman'][size=16px]NK[/size][/font][font='times new roman'][size=16px]细胞与肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体共同孵育,导致[/size][/font][font='times new roman'][size=16px]其[/size][/font][font='times new roman'][size=16px]介[/size][/font][font='times new roman'][size=16px]导的抗肿瘤功能部分或完全丧失,其机制与上述中外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的机制相同。癌症患者血液和淋巴器官中常见免疫抑制因子,并且似乎与血浆中外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的水平相关。循环肿瘤源性外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的分子和遗传特征部分反映了在肿瘤细胞中发现的分子和遗传特征,这些特征正在作为鉴定癌症进展的非侵入性生物标志物的潜在方法被广泛研究[/size][/font][font='times new roman'][size=16px][24][/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px]肿瘤源性外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的免疫抑制机制之一是癌症患者循环中活化的[/size][/font][font='times new roman'][size=16px]CD8[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px] T[/size][/font][font='times new roman'][size=16px]效应细胞的凋亡。癌症患者循环中几乎所有的[/size][/font][font='times new roman'][size=16px]CD8[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px] T[/size][/font][font='times new roman'][size=16px]淋巴细胞都表达表面[/size][/font][font='times new roman'][size=16px]CD95[/size][/font][font='times new roman'][size=16px],同时有许多表达[/size][/font][font='times new roman'][size=16px]PD-1 [/size][/font][font='times new roman'][size=16px][25][/size][/font][font='times new roman'][size=16px]。因此,它们分别受到携带[/size][/font][font='times new roman'][size=16px]FasL[/size][/font][font='times new roman'][size=16px]膜形式[/size][/font][font='times new roman'][size=16px]的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体或携带[/size][/font][font='times new roman'][size=16px]PD-L1[/size][/font][font='times new roman'][size=16px]的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的凋亡影响。这些凋亡诱导分子在外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体中的表达水平与癌症患者循环中对细胞凋亡敏感的活化[/size][/font][font='times new roman'][size=16px]CD8[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px] T[/size][/font][font='times new roman'][size=16px]细胞的频率相关。此外,循环中的[/size][/font][font='times new roman'][size=16px]CD8[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px] T[/size][/font][font='times new roman'][size=16px]细胞的“自发凋亡”与疾病分期和预后之间存在显着相关性[/size][/font][font='times new roman'][size=16px][26][/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px]TEX[/size][/font][font='times new roman'][size=16px]介[/size][/font][font='times new roman'][size=16px]导的导致活化[/size][/font][font='times new roman'][size=16px]CD8[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px] T[/size][/font][font='times new roman'][size=16px]细胞凋亡的信号与靶细胞中的早期膜变化([/size][/font][font='times new roman'][size=16px]即膜联蛋白[/size][/font][font='times new roman'][size=16px]V[/size][/font][font='times new roman'][size=16px]结合)、半[/size][/font][font='times new roman'][size=16px]胱天冬酶[/size][/font][font='times new roman'][size=16px]3[/size][/font][font='times new roman'][size=16px]裂解、线粒体细胞色素[/size][/font][font='times new roman'][size=16px]C[/size][/font][font='times new roman'][size=16px]释放、线粒体膜电位([/size][/font][font='times new roman'][size=16px]MMP[/size][/font][font='times new roman'][size=16px])的损失以及最后的[/size][/font][font='times new roman'][size=16px]DNA[/size][/font][font='times new roman'][size=16px]片段[/size][/font][font='times new roman'][size=16px]化有关[/size][/font][font='times new roman'][size=16px][27][/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px] PI3K / AKT[/size][/font][font='times new roman'][size=16px]途径成为活化的[/size][/font][font='times new roman'][size=16px]CD8[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px] T[/size][/font][font='times new roman'][size=16px]细胞中肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的主要靶标。有研究发现调节[/size][/font][font='times new roman'][size=16px]PI3K-AKT[/size][/font][font='times new roman'][size=16px]信号的[/size][/font][font='times new roman'][size=16px]PTEN[/size][/font][font='times new roman'][size=16px]是外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的组成成分,并[/size][/font][font='times new roman'][size=16px]介[/size][/font][font='times new roman'][size=16px]导受体细胞中的磷酸酶活性。将活化的[/size][/font][font='times new roman'][size=16px]CD8[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px] T[/size][/font][font='times new roman'][size=16px]细胞与肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体共同孵育会导致严重的时间依赖性[/size][/font][font='times new roman'][size=16px]AKT[/size][/font][font='times new roman'][size=16px]去磷酸化,并同时下调抗凋亡蛋白[/size][/font][font='times new roman'][size=16px]Bcl-2[/size][/font][font='times new roman'][size=16px],[/size][/font][font='times new roman'][size=16px]Bcl-xL[/size][/font][font='times new roman'][size=16px]和[/size][/font][font='times new roman'][size=16px]MCl-1[/size][/font][font='times new roman'][size=16px]的表达水平,同时,肿瘤细胞分泌的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体会上调促凋亡蛋白[/size][/font][font='times new roman'][size=16px]Bax[/size][/font][font='times new roman'][size=16px][28][/size][/font][font='times new roman'][size=16px]。这些研究表明,肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体通过参与外在和[/size][/font][font='times new roman'][size=16px]内在的凋亡途径来诱导活化的[/size][/font][font='times new roman'][size=16px]CD8[/size][/font][font='times new roman'][size=16px]+[/size][/font][font='times new roman'][size=16px] T[/size][/font][font='times new roman'][size=16px]细胞凋亡[/size][/font][font='times new roman'][size=16px][22][/size][/font][font='times new roman'][size=16px]。体外数据与癌症患者循环[/size][/font][font='times new roman'][size=16px]T[/size][/font][font='times new roman'][size=16px]细胞中促凋亡或抗凋亡家族成员表达的类似变化的报道一致[/size][/font][font='times new roman'][size=16px][7][/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px]肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体可能会激活宿主的免疫系统。由于发现了肿瘤相关抗原([/size][/font][font='times new roman'][size=16px]TAA[/size][/font][font='times new roman'][size=16px])、[/size][/font][font='times new roman'][size=16px]MHC[/size][/font][font='times new roman'][size=16px]分子、伴侣蛋白(例如热休克蛋白[/size][/font][font='times new roman'][size=16px]HSP-70[/size][/font][font='times new roman'][size=16px]和[/size][/font][font='times new roman'][size=16px]HSP-90[/size][/font][font='times new roman'][size=16px])等,因此,研究人员对肿瘤衍生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的免疫刺激作用进行了详细的研究。实际上,肿瘤细胞释放并被免疫系统内化的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体是开发抗肿瘤疫苗中[/size][/font][font='times new roman'][size=16px]TAA[/size][/font][font='times new roman'][size=16px]的良好来源[/size][/font][font='times new roman'][size=16px][29,30][/size][/font][font='times new roman'][size=16px]。有研究报道在鼠类肿瘤模型中进行的疫苗接种研究证实,使用肿瘤衍生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体进行有效的疫苗接种可诱导小鼠产生强大的抗肿瘤免疫力和肿瘤排斥反应[/size][/font][font='times new roman'][size=16px][31][/size][/font][font='times new roman'][size=16px]。基于这些报告,在人类临床试验中,肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体分别被认为是疫苗佐剂和治疗性疫苗的设计的免疫激活剂和免疫原性抗原的贡献者。[/size][/font]4. [font='times new roman'][size=16px]外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体在血栓形成过程中的作用[/size][/font][font='times new roman'][size=16px]晚期恶性肿瘤患者可能会产生足以危及生命的血栓。有研究指出,携带转移因子([/size][/font][font='times new roman'][size=16px]Tf[/size][/font][font='times new roman'][size=16px])的肿瘤来源外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体可以诱导癌症相关的血栓形成[/size][/font][font='times new roman'][size=16px][32][/size][/font][font='times new roman'][size=16px]。[/size][/font][font='times new roman'][size=16px] [/size][/font][font='times new roman'][size=16px]Tf[/size][/font][font='times new roman'][size=16px]也被称为凝血因子,其在患者体内的过表达与肿瘤的进展和转移密切相关[/size][/font][font='times new roman'][size=16px][33][/size][/font][font='times new roman'][size=16px]。当癌细胞发生[/size][/font][font='times new roman'][size=16px]EMT[/size][/font][font='times new roman'][size=16px]过程时,它们开始释放含有高水平[/size][/font][font='times new roman'][size=16px]Tf[/size][/font][font='times new roman'][size=16px]的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体。这些富含[/size][/font][font='times new roman'][size=16px]Tf[/size][/font][font='times new roman'][size=16px]的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体可以被内皮细胞内化,并诱导其快速转化为促凝血表型。癌症患者血浆中存在大量促凝囊泡是一种不良预后因素[/size][/font][font='times new roman'][size=16px][32][/size][/font][font='times new roman'][size=16px]。但是,目前尚不清楚外[/size][/font][font='times new roman'][size=16px]泌体转移[/size][/font][font='times new roman'][size=16px]Tf[/size][/font][font='times new roman'][size=16px]及其促血栓作用如何促进癌症进展和转移形成。[/size][/font][font='times new roman'][size=16px]总结[/size][/font][font='times new roman'][size=16px]在过去的[/size][/font][font='times new roman'][size=16px]10[/size][/font][font='times new roman'][size=16px]年里,外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体作为细胞间传递信息的载体而被熟知。虽然信息传递可能是外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的主要生物学作用,但这种囊泡通讯机制似乎超越了几乎所有的细胞功能,并调节所有正常和异常细胞的分子和遗传特征。肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体引起了人们的兴趣,因为人们认为它们不仅能将肿瘤的信息传递给附近或远处的正常细胞,而且还能改变这些靶细胞的表型和功能,从而促进肿瘤的进展。在[/size][/font][font='times new roman'][size=16px]TME[/size][/font][font='times new roman'][size=16px]中,这些外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体直接或间接有助于肿瘤的发生发展。在癌症中,循环外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体的负荷和功能与健康供体不同。肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体是血浆内容物的重要组成部分,它们的分子和基因图谱在疾病或治疗过程中发生变化,并且部分反映了母体肿瘤细胞的特征。此外,通过自分泌或旁分泌信号,肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体调节肿瘤生长,驱动新生血管形成、细胞分化、迁移和生存,并协调转移性肿瘤扩散。肿[/size][/font][font='times new roman'][size=16px]瘤来源的外[/size][/font][font='times new roman'][size=16px]泌体似乎[/size][/font][font='times new roman'][size=16px]在整个癌变过程中发挥作用,并被肿瘤细胞设定为促进癌变的过程。它们还能抑制抗肿瘤免疫反应。此外,它们还可以将癌基因和致癌蛋白或其转录本从肿瘤细胞中转移到正常细胞。有趣的是,正常造血或组织细胞产生的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体可以[/size][/font][font='times new roman'][size=16px]介[/size][/font][font='times new roman'][size=16px]导抗肿瘤反应并维持体内平衡。区分好的和坏的外[/size][/font][font='times new roman'][size=16px]泌体成为[/size][/font][font='times new roman'][size=16px]未来沉默肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体疗法的主要挑战。肿瘤来源的外[/size][/font][font='times new roman'][size=16px]泌[/size][/font][font='times new roman'][size=16px]体作为治疗靶点或癌症生物标志物进入这个领域之前,还需要进行更多的基础和临床工作。[/size][/font][align=center][font='times new roman'][size=21px][color=#000000]参考文献[/color][/size][/font][/align][1] [font='times new roman']Skog J, W[/font][font='times new roman']ü[/font][font='times new roman']rdinger[/font][font='times new roman'] T, Van Rijn S, et al. Glioblastoma [/font][font='times new roman']microvesicles[/font][font='times new roman'] transport RNA and proteins that promote [/font][font='times new roman']tumour[/font][font='times new roman'] growth and provide diagnostic biomarkers[/font][font='times new roman'][J].[/font][font='times new roman'] Nature Cell Biology, 2008, 10(12):1470-1476.[/font][2] [font='times new roman']Al-[/font][font='times new roman']Nedawi[/font][font='times new roman'] K, Meehan B, [/font][font='times new roman']Kerbel[/font][font='times new roman'] R S, et al. Endothelial expression of autocrine VEGF upon the uptake of tumor-derived [/font][font='times new roman']microvesicles[/font][font='times new roman'] containing oncogenic EGFR[J].[/font][font='times new roman'] [/font][font='times new roman']Proceedings of the National Academy of Sciences,[/font][font='times new roman'] [/font][font='times new roman']2009, 106(10):3794-3799.[/font][3] [font='times new roman']Bretz[/font][font='times new roman'] N P, [/font][font='times new roman']Ridinger[/font][font='times new roman'] J, Rupp A K, et al. Body fluid exosomes promote secretion of inflammatory cytokines in monocytic cells via Toll-like receptor signaling[J]. The Journal of biological chemistry, 2013, 288(51):36691.[/font][4] [font='times new roman']Chalmin[/font][font='times new roman'] F, [/font][font='times new roman']Ladoire[/font][font='times new roman'] S, Grégoire M, et al. Membrane-associated Hsp72 from tumor-derived exosomes mediates STAT3-dependent immunosuppressive function of mouse and human myeloid-derived suppressor cells[J]. Journal of Clinical Investigation, 2010, 120(2):457-471.[/font][5] [font='times new roman']Gross J C, Chaudhary V, [/font][font='times new roman']Bartscherer[/font][font='times new roman'] K, et al. Active [/font][font='times new roman']Wnt[/font][font='times new roman'] proteins are secreted on exosomes[J]. Nature Cell Biology, 2012, 14(10):1036-[/font][font='times new roman']10[/font][font='times new roman']45.[/font][6] [font='times new roman']Yang C, Kim S H, Bianco N R, et al. Tumor-Derived Exosomes Confer Antigen-Specific Immunosuppression in a Murine Delayed-Type Hypersensitivity Model[J]. [/font][font='times new roman']PLoS[/font][font='times new roman'] ONE, 2011, 6(8):1-11.[/font][7] [font='times new roman']Hoffmann T K, [/font][font='times new roman']Dworacki[/font][font='times new roman'] G, [/font][font='times new roman']Tsukihiro[/font][font='times new roman'] T, et al.[/font][font='times new roman'] Spontaneous Apoptosis of Circulating T Lymphocytes in Patients with Head and Neck Cancer and Its Clinical Importance[J]. Clinical Cancer Research, 2002, 8(8):2553-2562.[/font][8] [font='times new roman']Zhang H G, Grizzle W E. Exosomes: a novel pathway of local and distant intercellular communication that facilitates the growth and metastasis of neoplastic lesions[J]. The American Journal of Pathology, 2014, [/font][font='times new roman']184( 1[/font][font='times new roman']):28-41.[/font][9] [font='times new roman']Hood J L, San R S, Wickline S A. Exosomes Released by Melanoma Cells Prepare Sentinel Lymph Nodes for Tumor Metastasis[J]. Cancer Research, 2011, 71(11):3792-3801.[/font][10] [font='times new roman']Peinado[/font][font='times new roman'] H, [/font][font='times new roman']Aleckovic[/font][font='times new roman'] M, [/font][font='times new roman']Lavotshkin[/font][font='times new roman'] S, et al. Melanoma exosomes educate bone marrow progenitor cells toward a pro-metastatic phenotype through MET[J]. Nature Medicine, 2012, 18(6):883.[/font][11] [font='times new roman']Yu S, Liu C, [/font][font='times new roman']Su[/font][font='times new roman'] K, et al. Tumor Exosomes Inhibit Differentiation of Bone Marrow Dendritic Cells[J]. Journal of Immunology, 2007, 178(11):6867-6875.[/font][12] [font='times new roman']Altevogt[/font][font='times new roman'] P, [/font][font='times new roman']Bretz[/font][font='times new roman'] N P, [/font][font='times new roman']Ridinger[/font][font='times new roman'] J, et al. Novel insights into exosome-induced, tumor-associated inflammation and immunomodulation[J]. Seminars in Cancer Biology, 2014, 28:51-57.[/font][13] [font='times new roman']Schuler P[/font][font='times new roman'] [/font][font='times new roman']J, [/font][font='times new roman']Saze[/font][font='times new roman'] Z, Hong C[/font][font='times new roman'] [/font][font='times new roman']S, et al. [/font][font='times new roman']Human CD4+CD39+ regulatory T cells produce adenosine upon co-expression of surface CD73 or contact with CD73+ exosomes or CD73+ cells[J]. Clinical & Experimental Immunology, 2014, [/font][font='times new roman']177[/font][font='times new roman'](2)[/font][font='times new roman']:531[/font][font='times new roman']-5[/font][font='times new roman']43.[/font][14] [font='times new roman']Muller-[/font][font='times new roman']Haegele[/font][font='times new roman'] S, Muller L, Whiteside T L. Immunoregulatory activity of adenosine and its role in human cancer progression[J]. Expert Review of Clinical Immunology, 2014, 10(7):897.[/font][15] [font='times new roman']Safaei[/font][font='times new roman'] R, Larson B[/font][font='times new roman'] [/font][font='times new roman']J, Cheng T[/font][font='times new roman'] [/font][font='times new roman']C, et al. Abnormal lysosomal trafficking and enhanced [/font][font='times new roman']exosomal[/font][font='times new roman'] export of cisplatin in drug-resistant human ovarian carcinoma cells[J].[/font][font='times new roman'] Molecular Cancer Therapeutics, 2005, 4(10):1595-1604.[/font][16] [font='times new roman']Mrizak[/font][font='times new roman'] D, Martin N, [/font][font='times new roman']Barjon[/font][font='times new roman'] C,[/font][font='times new roman'] [/font][font='times new roman']et al. Effect of nasopharyngeal carcinoma-derived exosomes on human regulatory T cells[J]. [/font][font='times new roman']Journal of the National Cancer Institute,[/font][font='times new roman'] 2015[/font][font='times new roman'], [/font][font='times new roman']107(12):363.[/font][17] [font='times new roman']Ciravolo[/font][font='times new roman'] V, Huber V, [/font][font='times new roman']Ghedini[/font][font='times new roman'] G[/font][font='times new roman'] [/font][font='times new roman']C, et al.[/font][font='times new roman'] Potential role of HER2-overexpressing exosomes in countering trastuzumab-based therapy[J]. Journal of Cellular Physiology, 2012, 227(2):658-667.[/font][18] [font='times new roman']Amorim M, Fernandes G, Oliveira P, et al. The overexpression of a single oncogene (ERBB2/HER2) alters the proteomic landscape of extracellular [/font][font='times new roman']vesicles[/font][font='times new roman'].[/font][font='times new roman'][[/font][font='times new roman']J]. Proteomics, 2014, 14(12)[/font][font='times new roman']:1472-1479[/font][font='times new roman'].[/font][19] [font='times new roman']Claire C, Sweta R, O’Brien Keith, et al. Docetaxel-Resistance in Prostate Cancer: Evaluating Associated Phenotypic Changes and Potential for Resistance Transfer via Exosomes[J]. [/font][font='times new roman']Plos[/font][font='times new roman'] One, 2012, 7(12[/font][font='times new roman']):e[/font][font='times new roman']50999-.[/font][20] [font='times new roman']Federici C, Petrucci F, [/font][font='times new roman']Caimi[/font][font='times new roman'] S, et al. Exosome Release and Low pH Belong to a Framework of Resistance of Human Melanoma Cells to Cisplatin[J]. [/font][font='times new roman']Plos[/font][font='times new roman'] One, 2014, [/font][font='times new roman']9(2[/font][font='times new roman']):e[/font][font='times new roman']88193[/font][font='times new roman'].[/font][21] [font='times new roman']Szczepanski[/font][font='times new roman'] M[/font][font='times new roman'] [/font][font='times new roman']J, [/font][font='times new roman']Szajnik[/font][font='times new roman'] M, Welsh A,[/font][font='times new roman'] et al[/font][font='times new roman']. Blast-derived [/font][font='times new roman']microvesicles[/font][font='times new roman'] in sera from patients [/font][font='times new roman']with acute myeloid leukemia suppress natural killer cell function via [/font][font='times new roman']membraneassociated[/font][font='times new roman'] transforming growth factor-beta1[J]. [/font][font='times new roman']Haematologica[/font][font='times new roman'], [/font][font='times new roman']2011[/font][font='times new roman'], [/font][font='times new roman']96[/font][font='times new roman'](9)[/font][font='times new roman']:1302[/font][font='times new roman']-130[/font][font='times new roman']9.[/font][22] [font='times new roman']Whiteside T[/font][font='times new roman'] [/font][font='times new roman']L. Immune modulation of T-cell and NK (natural killer) cell activities by TEXs ([/font][font='times new roman']tumour[/font][font='times new roman']-derived [/font][font='times new roman']exosomes)[[/font][font='times new roman']J]. Biochemical Society Transactions, 2013, 41(1):245-251.[/font][23] [font='times new roman']Curtale[/font][font='times new roman'] G, [/font][font='times new roman']Citarella[/font][font='times new roman'] F, [/font][font='times new roman']Carissimi[/font][font='times new roman'] C, et al. An emerging player in the adaptive immune response: microRNA-146a is a modulator of IL-2 expression and [/font][font='times new roman']activationinduced[/font][font='times new roman'] cell death in T lymphocytes[J]. Blood[/font][font='times new roman'], [/font][font='times new roman']2010[/font][font='times new roman'],[/font][font='times new roman'] 115[/font][font='times new roman'](2)[/font][font='times new roman']:265[/font][font='times new roman']-2[/font][font='times new roman']73.[/font][24] [font='times new roman']Dinarello[/font][font='times new roman'] C A. Interleukin-1 and interleukin-1 [/font][font='times new roman']antagonism[/font][font='times new roman'].[/font][font='times new roman'][[/font][font='times new roman']J].[/font][font='times new roman'] Blood, 1991, 77(8):1627.[/font][25] [font='times new roman']Schuler P[/font][font='times new roman'] [/font][font='times new roman']J, Schilling B, [/font][font='times new roman']Harasymczuk[/font][font='times new roman'] M, et al. Phenotypic and functional characteristics of CD4+ CD39+ FOXP3+ and CD4+ CD39+ FOXP3neg T-cell subsets in cancer patients[J]. [/font][font='times new roman']European Journal of Immunology,[/font][font='times new roman'] 2012[/font][font='times new roman'],[/font][font='times new roman'] 42[/font][font='times new roman'](7)[/font][font='times new roman']:187[/font][font='times new roman']6-18[/font][font='times new roman']85.[/font][26] [font='times new roman']Kim J[/font][font='times new roman'] [/font][font='times new roman']W, [/font][font='times new roman']Wieckowski[/font][font='times new roman'] E, Taylor D[/font][font='times new roman'] [/font][font='times new roman']D[/font][font='times new roman'], [/font][font='times new roman']et al[/font][font='times new roman']. [/font][font='times new roman']Fas[/font][font='times new roman'] ligand-positive membranous vesicles isolated from sera of patients with oral cancer induce apoptosis of activated T lymphocytes[J]. [/font][font='times new roman']Clinical Cancer Research,[/font][font='times new roman'] 2005[/font][font='times new roman'],[/font][font='times new roman'] 11[/font][font='times new roman'](3)[/font][font='times new roman']:1010[/font][font='times new roman']-10[/font][font='times new roman']20[/font][font='times new roman'].[/font][27] [font='times new roman']Czystowska[/font][font='times new roman'] [/font][font='times new roman']M, Han J, [/font][font='times new roman']Szczepanski[/font][font='times new roman'] M J, et al. IRX-2, a novel immunotherapeutic, protects human T cells from tumor-induced cell death[J]. Cell Death & Differentiation, 2009, 16(5):708-718.[/font][28] [font='times new roman']Czystowska[/font][font='times new roman'] M, [/font][font='times new roman']Szczepanski[/font][font='times new roman'] M J, [/font][font='times new roman']Szajnik[/font][font='times new roman'] M, et al. Mechanisms of T-cell protection from death by IRX-2: a new immunotherapeutic[J]. Cancer Immunology Immunotherapy, 2011, 60(4):495-506.[/font][29] [font='times new roman']Li W, Kong L[/font][font='times new roman'] [/font][font='times new roman']B, Li J[/font][font='times new roman'] [/font][font='times new roman']T, et al. MiR-568 inhibits the activation and function of CD4(+) T cells and Treg cells by targeting NFAT5[J]. International Immunology[/font][font='times new roman'],[/font][font='times new roman'] 2014[/font][font='times new roman'],[/font][font='times new roman'] 26(5):269–[/font][font='times new roman']2[/font][font='times new roman']81.[/font][30] [font='times new roman']Gracias D T, [/font][font='times new roman']Katsikis[/font][font='times new roman'] P D. MicroRNAs: key components of immune regulation[J]. [/font][font='times new roman']Advances in experimental medicine and biology,[/font][font='times new roman'] 2011[/font][font='times new roman'],[/font][font='times new roman'] 780:15[/font][font='times new roman']-[/font][font='times new roman']26[/font][font='times new roman'].[/font][31] [font='times new roman']Baxevanis[/font][font='times new roman'] C[/font][font='times new roman'] [/font][font='times new roman']N, [/font][font='times new roman']Anastasopoulou[/font][font='times new roman'] E[/font][font='times new roman'] [/font][font='times new roman']A, [/font][font='times new roman']Voutsas[/font][font='times new roman'] I[/font][font='times new roman'] [/font][font='times new roman']F, [/font][font='times new roman']et al[/font][font='times new roman']. Immune biomarkers: how well do they serve prognosis in human [/font][font='times new roman']cancers?[[/font][font='times new roman']J]. Expert review of molecular diagnostics[/font][font='times new roman'],[/font][font='times new roman'] 2015[/font][font='times new roman'],[/font][font='times new roman'] 15[/font][font='times new roman'](1)[/font][font='times new roman']:49–59.[/font][32] [font='times new roman']Chowdhury F, Williams A, Johnson P. Validation and comparison of two multiplex technologies, Luminex and Mesoscale Discovery, for human cytokine profiling[J]. Journal of Immunological Methods, 2009, 340(1):55-64.[/font][33] [font='times new roman']Dai R, Ahmed S A. MicroRNA, a new paradigm for understanding immunoregulation, inflammation, and autoimmune diseases[J]. Translational Research, 2011, 157(4):163-179.[/font]
[font=&][size=16px][color=#343a40] 肿瘤免疫治疗是一种利用人体免疫系统来战胜肿瘤的治疗方案。成功与否的关键就在于免疫系统能否被激活到足够去特异性地杀死肿瘤的程度。在临床实验前,人们需要借助体外实验先行评估治疗方案的效力。 Axion BioSystems公司革命性地推出了使用生物电感应技术的Maestro Z/ZHT平台,完美具备评估体外效力的必要条件。它能在免除标记物影响的同时,在长达几天的时间中,以非侵入的方式对细胞的健康和活动开展监测,并自动且实时地获得多至384个样本的完整实验信息。其秘诀就是通过埋设在微孔板底部的高灵敏度电极来进行生物电阻抗的测试。这种技术能够追踪微小的细胞变化,从而能够揭示出远低于其它技术最低检出限的生物学信息。[/color][/size][/font][font=&][size=16px][color=#343a40][b]--利用Maestro Z/ZHT评估T细胞对胶质母细胞瘤的杀伤效力(car T治疗):[/b][/color][/size][/font][font=&][size=16px][color=#343a40][b]人体免疫系统中的效应T细胞,对肿瘤细胞有着高特异性和与生俱来的细胞毒性,在未来的脑胶质瘤治疗中被人们寄予很高的期望。Maestro Z的阻抗测试有着高灵敏、无标记及无损的特点,能够实时监测肿瘤细胞的增殖和T细胞介导的细胞溶解等过程,在体外评估免疫治疗的效价方面有着突出的优势。美国乔治亚大学的科学家们借助Maestro Z平台,对不同条件活化后的T细胞,开展了恶性胶质母细胞瘤杀伤效力的对比评估。详情点击:[url=http://www.axionbio.cn/page_1.html]CAR-T治疗 (axionbio.cn)[/url][/b][/color][/size][/font][font=&][size=16px][color=#343a40][/color][/size][/font][font=&][size=16px][color=#343a40][b]--利用Maestro Z 评估药物对COVID-19病毒感染力的中和作用:[/b][/color][/size][/font][color=#343a40][b][font=&][size=16px]病毒学研究的重点就在于开发抗病毒药物用于预防和治疗病毒感染。其中的挑战在于筛选到能够选择性抑制病原体复制并对宿主没有损害的化合物。病毒导致的细胞病变效应(CPEs)常常和靶细胞在形态、胞间贴合度、附着力及活力等方面的变化相关联。研究者可在体外联合使用宿主细胞、病原体和药物来模拟三者在体内的互作,借助 Maestro Z 定量CPE引起的阻抗变化。轻松实现在筛选药效的同时,完成安全性的初步评沽。[b]详情点击:[/b][url=http://www.axionbio.cn/page_4.html]page_4 - (axionbio.cn)[/url][/size][/font][/b][/color][font=&][color=#343a40][b][font=&][/font][/b][/color][/font]
[font=宋体][font=Calibri]CAR-T[/font][font=宋体]细胞疗法是一种治疗肿瘤的新型精准靶向疗法,近几年通过优化改良在临床肿瘤治疗上取得很好的效果,是一种非常有前景的,能够精准、快速、高效,且有可能治愈癌症的新型肿瘤免疫治疗方法。[/font][/font][font=宋体] [/font][font=宋体][b][font=宋体]一、[/font][font=Calibri]CAR-T[/font][font=宋体]细胞疗法是如何治疗肿瘤疾病的?治疗的流程是什么样?[/font][/b][/font][font=宋体][font=宋体]步骤一:分离[/font][font=Calibri]T[/font][font=宋体]细胞[/font][/font][font=宋体][font=宋体]从患者身上分离[/font][font=Calibri]T[/font][font=宋体]细胞,通过白细胞分离术收集患者的外周血单核细胞,再分离出特定的[/font][font=Calibri]T[/font][font=宋体]细胞亚群。[/font][/font][font=宋体][font=宋体]步骤二:[/font] [font=宋体]改造[/font][font=Calibri]T[/font][font=宋体]细胞[/font][/font][font=宋体][font=宋体]被改造过的[/font][font=Calibri]T[/font][font=宋体]细胞如同带有[/font][font=Calibri]GPS[/font][font=宋体]导航的[/font][font=Calibri]T[/font][font=宋体]细胞,能够随时准备找到癌细胞,并发动自杀性袭击,与之同归于尽。[/font][/font][font=宋体]步骤三:扩增[/font][font=宋体][font=宋体]在体外培养,大量扩增[/font][font=Calibri]CAR-T[/font][font=宋体]细胞,一般一个病人需要几亿个[/font][font=Calibri]CAR-T[/font][font=宋体]细胞。[/font][/font][font=宋体]步骤四:回输[/font][font=宋体][font=宋体]把扩增好的[/font][font=Calibri]CAR-T[/font][font=宋体]细胞输回病人体内。[/font][/font][font=宋体]步骤五:监护[/font][font=宋体]再回输治疗后,严密监护患者的身体状况。[/font][font=宋体][b][font=宋体]二、[/font][font=Calibri]CAR-T[/font][font=宋体]细胞疗法有哪些优势?[/font][/b][/font][font=宋体][font=Calibri]1[/font][font=宋体]、治疗更精准[/font][/font][font=宋体][font=宋体]由于[/font][font=Calibri]CAR-T[/font][font=宋体]细胞是应用基因修饰病人自体的[/font][font=Calibri]T[/font][font=宋体]细胞,利用抗原抗体结合的机制,能克服肿瘤细胞通过下调[/font][font=Calibri]MHC[/font][font=宋体]分子表达以及降低抗原递呈等免疫逃逸,让肿瘤细胞无所逃遁;[/font][/font][font=宋体][font=Calibri]2[/font][font=宋体]、多靶向更精准[/font][/font][font=宋体][font=Calibri]CAR-T[/font][font=宋体]既可以利用肿瘤蛋白质抗原,又可利用糖脂类非蛋白质抗原,扩大了肿瘤抗原靶点范围,[/font][font=Calibri]CAR-T[/font][font=宋体]细胞作用过程不受[/font][font=Calibri]MHC[/font][font=宋体]的限制;[/font][/font][font=宋体][font=Calibri]3[/font][font=宋体]、杀瘤范围更广[/font][/font][font=宋体][font=宋体]鉴于很多肿瘤细胞表达相同的肿瘤抗原,针对某一种肿瘤抗原的[/font][font=Calibri]CAR[/font][font=宋体]基因构建一旦完成,便可以被广泛利用;[/font][/font][font=宋体][font=Calibri]4[/font][font=宋体]、杀瘤效果更持久[/font][/font][font=宋体][font=宋体]新一代[/font][font=Calibri]CAR-T[/font][font=宋体]结构中加入了促进[/font][font=Calibri]T[/font][font=宋体]细胞增殖与活化的基因序列,能保证[/font][font=Calibri]T[/font][font=宋体]细胞进入体内后还可以增殖,[/font][font=Calibri]CAR-T[/font][font=宋体]细胞具有免疫记忆功能,可以长期在体内存活。[/font][/font][font=宋体] [/font][font=宋体][b][font=宋体]三、[/font][font=Calibri]CAR-T[/font][font=宋体]细胞疗法适用于哪些患者?[/font][/b][/font][font=宋体][font=Calibri]CAR-T[/font][font=宋体]目前在部分白血病和淋巴瘤的治疗中效果非常好,在多发性骨髓瘤治疗中也取得了巨大进展。针对实体肿瘤的治疗,全球有多项针对不同靶点的临床研究正在开展,一些早期研究结果证实了在实体瘤中应用的安全性和初步有效性。[/font][/font][font=宋体] [/font][font=宋体][font=宋体]目前义翘神州提供[url=https://cn.sinobiological.com/category/car-t-cell-immunotherapy][b]综合性的[/b][/url][/font][font=Calibri][url=https://cn.sinobiological.com/category/car-t-cell-immunotherapy][b]CAR-T[/b][/url][/font][font=宋体][url=https://cn.sinobiological.com/category/car-t-cell-immunotherapy][b]细胞疗法开发解决方案[/b][/url],从[/font][font=Calibri]CAR[/font][font=宋体]开发、[/font][font=Calibri]T[/font][font=宋体]细胞激活、慢病毒包装、[/font][font=Calibri]CAR-T[/font][font=宋体]细胞扩增到[/font][font=Calibri]CAR-T[/font][font=宋体]细胞质量控制的完整解决方案,全面支持药企进行[/font][font=Calibri]CAR-T[/font][font=宋体]研究。覆盖开发全流程,详情可以参看:[/font][font=Calibri]https://cn.sinobiological.com/category/car-t-cell-immunotherapy[/font][/font]
科技日报讯 据物理学家组织网近日报道,美国斯克里普斯研究所开发出一种“液体活组织检查”技术,通过检查血液中有没有一种叫做循环内皮细胞(CECs)的特殊标记,能确认病人是否处于心脏病发作的高风险中。相关论文发表在最新一期的英国物理学会(IOP)刊物《生物医学》上。 血管内皮细胞排列在动脉壁上,当它们在血液中循环时,就和心脏病发作的进程密切相关。研究人员认为,这些循环内皮细胞所到之处会出现病变斑块、组织断裂和溃疡,造成动脉发炎。这些损害会形成血管阻塞,妨碍血液在动脉中流通,最终导致心脏病发作。 预测检查技术的原理是用健康的对照组来识别循环内皮细胞(CECs),并找出那些最近曾因心脏病发作而接受过治疗的病人。为此,研究人员开发出一种叫做“高清循环内皮细胞”(HD-CEC)化验的程序,探测并描绘出79名病人血液样本中的CEC特征。这些病人已经历过一次心脏病发作。他们用了两个控制对照组作为对比,包括25个健康人士和7个身患血管病并经过治疗的病人。该检测能从外形上以及循环内皮细胞与特殊抗体的反应中识别出它们,经过心脏病发作的人循环内皮细胞水平明显升高。 “在经历一次心脏病发作后,病人体内能可靠地探测到循环内皮细胞,而健康对照组中却没有。研究论文的目标是建立证据,我们已成功做到了这一点。”负责该研究的斯克里普斯研究所副教授彼得·库恩说,“相比于健康对照组,我们的结果非常明显。下一步就是要评估这项检测在心脏病发作早期识别中的有用性了。” 研究人员认为,这种技术现已能对那些显出征兆但尚未心脏病发作的人进行检测。此前尚无针对心脏病的预测检查,至少预测准确性无法令人满意。 他们还把检测结果与一种已经商业化的CellSearch检查进行了对比,CellSearch已获美国食品和药物管理局批准,用于检查癌症病人肿瘤细胞的数量。HD-CEC测试对循环内皮细胞显示出了更高的特异性,因为它用的是直接分析法,避免了浓缩阶段的偏差。“我们的检测能有效分析数百万个细胞,效率更高,但要保证你分析的是病人所有的可疑细胞。”(常丽君)来源:中国科技网-科技日报 2014年01月21日
【线上讲座233期】实时细胞分析技术在肿瘤研究和病毒抗体疫苗检测中的应用 主讲人:周尧 活动时间:2013年10月9日-10月19日 热烈欢迎 周尧 老师光临生命科学仪器版面进行讲座!http://ng1.17img.cn/bbsfiles/images/2017/01/201701191656_647975_2685866_3.gif引言实时无标记细胞分析技术(RTCA, Real Time cell Analysis)是艾森生物全球独有的专利核心技术,该技术采用特殊工艺,将微电极列阵整合在细胞培养板的每个细胞生长孔底部,用以构建实时、动态、定量跟踪细胞形态和增殖分化改变的细胞阻抗检测传感系统。该技术可广泛应用于生物活性因子测定、细胞增殖检测、大规模抗肿瘤药物筛选、细胞毒性检测等研究。http://ng1.17img.cn/bbsfiles/images/2017/01/201701191656_647975_2685866_3.gif提要一、 实时细胞分析技术原理 1.传统终点检测与实时无标记动态检测 2. 实时细胞分析技术原理 3. 实时细胞分析技术优势二、 实时细胞分析技术平台产品简介三、 实时细胞分析技术在肿瘤、药物细胞毒性检测领域的应用 1.RTCA实时动态细胞毒性检测 2.肿瘤与微环境之间的相互作用RTCA实时动态检测 四、 实时细胞分析技术在病毒、细胞毒素、中和抗体及疫苗检测与评估领域的应用 1.RTCA实时动态检测病毒Cytopathic Eff ect效应 2.RTCA实时定量检测病毒侵染效力及评估中和抗体效价http://ng1.17img.cn/bbsfiles/images/2017/01/201701191656_647975_2685866_3.gif提问时间:2013年10月09日--10月19日答疑时间: 2013年10月09日--10月19日特邀佳宾:生命科学仪器版面版主、专家以及同行们参与人员:仪器论坛全体注册用户活动细则:1、请大家就ATR技术知识的相关问题进行提问,直接回复本帖子即可,自即日起提问截至日期2013年10月19日2、凡积极参与且有自己的观点或言论的都有积分奖励(1-50分不等),提问的也有奖励在活动期间我们将评选出20名积极参与奖和5名精彩问答奖。3、提问格式:为了规范大家的提问格式,请按下面的规则来提问 :周尧老师您好!我有以下问题想请教,http://ng1.17img.cn/bbsfiles/images/2017/01/201701191656_647975_2685866_3.gif说明:本讲座内容仅用于个人学习,请勿用于商业用途,由此引发的法律纠纷本人概不负责。虽然讲座的内容主要是对知识与经验的讲解、整理和总结,但是也凝聚着笔者大量心血,版权归tianzhen老师和仪器信息网所有。本讲座是根据笔者对资料的理解写的,理解片面、错误之处肯定是有,欢迎大家指正。http://ng1.17img.cn/bbsfiles/images/2017/01/201701191656_647975_2685866_3.gif
【序号】:4【作者】:关冀弛1刘丹1陈艳阁【题名】:肿瘤细胞三维培养技术研究进展【期刊】:沈阳医学院学报. 【年、卷、期、起止页码】:2022,24(06)【全文链接】:https://kns.cnki.net/kcms2/article/abstract?v=jDUTNXVfqCoielzE7h4t-am9E_oe5xlONsBgDY0mru9ikUWnSCWY-vAr_o11tuIPp8SE-GcSkchfkDV9lHEHuYxiCn8FEd3Lbjmjqrittf1kZtDlew_w2B3buwZk8Pby6mtVJrb8XkZlCD0rkc_znw==&uniplatform=NZKPT&language=CHS
[font=Calibri][size=10.5pt][font=宋体]仪器信息网于[/font]5[/size][/font][font=Calibri][size=10.5pt][font=宋体]月[/font]19[font=宋体]日组织召开[/font][b] “安捷伦免疫治疗与肿瘤免疫细胞分析”网络研讨会[/b][/size][/font][font=Calibri][size=10.5pt][font=宋体],特邀嘉宾[url=https://www.instrument.com.cn/webinar/meetings/News/expert?id=3142]David Ferrick(安捷伦)[/url][/font][font=宋体],带来报告[b]《[url=https://www.instrument.com.cn/webinar/meetings/News/expert?id=3142]调谐免疫细胞效力、命运和适应性的代谢驱动因素[/url]》[/b];[/font][/size][/font][font=宋体]欢迎感兴趣的你,报名参会![/font][url=https://www.instrument.com.cn/webinar/meetings/6604/][b][u][font='Times New Roman'][color=#0563c1]https://www.instrument.com.cn/webinar/meetings/immunotherapy/[/color][/font][/u][/b][/url]
自噬促进肿瘤形成:一种新观点Tangdl2000点评 细胞自噬(autophagy)是一种基本的细胞应激调控机制,细胞可以通过自噬和溶酶体,消除、降解和消化受损、变性、衰老和失去功能的细胞、细胞器和变性蛋白质与核酸等生物大分子。为细胞的重建、再生和修复提供必须原料,实现细胞的再循环和再利用。它既是体内的“垃圾处理厂”,也是“废品回收站”;它既可以抵御病原体的入侵,又可保卫细胞免受细胞内毒物的损伤。 自噬与肿瘤关系密切,主要体现在两个方面:1)调控肿瘤发生,2)影响肿瘤治疗疗效。过去传统的观点是认为自噬抑制了肿瘤形成,主要证据有:1)很多人类肿瘤在遗传学上出现自噬基因的缺失;2)自噬基因敲除老鼠(例如Beclin1, UVRAG等)出现自发性肿瘤。但是,随着研究的深入,2010年12月13日,《Oncogene》杂志在线发表了杜克大学的一项研究成果,该研究表明自噬不但能够肿瘤形成,而且也能促进白血病肿瘤的形成,这无疑是对现有理论体系的补充和挑战。也再次提醒人们重视一些基本的自然规律,即事物具有双面性。同时我们也应该清楚的看到生物是多样性的,肿瘤也不例外,每种肿瘤的发生机制并不完全一样。 杜克大学的这项研究的主要发现有:利用一种条件性Atg3自噬基因敲除老鼠体内外证实了抑制自噬防治了BCR-Abl融合基因介导的白血病发生。BCR-Abl融合基因是人体细胞第9号染色体上的Abl原癌基因与第22号染色体上的Bcr基因相互易位形成的融合基因。可引起蛋白激酶持续性激活,使白细胞过分增殖而出现慢性粒细胞白血病。此外,作者发现抑制自噬后增加了细胞凋亡(apoptosis),包括p53磷酸化,上调p21和PUMA等促凋亡通路。 值得注意的事,近年来也出现了有关细胞凋亡促进肿瘤发生的研究报告。例如CD95促进了肝癌以及卵巢癌肿瘤的发生,PUMA促进了淋巴瘤的发生。这一系列研究清楚的表明自噬或者凋亡促进或者抑制肿瘤发生具有细胞和组织特异性。总之我们在关注这些基本细胞机制和通路的“主要角色”的同时,要注意其“次要角色”,关注“阴阳”。
中国首款针对黑色素瘤、脑癌、神经胶质瘤等恶性肿瘤的硼药完成中试,最快30分钟杀死癌细胞,预计2023年用于临床.
[b][url=http://www.f-lab.cn/cell-analyzers/ctc-enumeration.html]CTC细胞计数成像系统[/url][/b]集细胞荧光成像和罕见细胞计数功能于一体,自动聚焦成像,能够探测超级罕见细胞,包括[color=#333333]循环肿瘤[/color]细胞(Circulating Tumor Cells, CTCs),CTCs细胞。CTC细胞计数成像系统采用Nikon Ti-2倒置荧光显微镜,配备自动扫描显微镜载物台,自动聚焦器件,高灵敏度荧光CCD相机和LED激发光源组建而成。[img=CTC细胞计数成像系统]http://www.f-lab.cn/Upload/CTCs-enumeration.JPG[/img][img=CTC细胞计数成像系统]http://www.f-lab.cn/Upload/CTC-enumeration.JPG[/img]CTC细胞计数成像系统:[url]http://www.f-lab.cn/cell-analyzers/ctc-enumeration.html[/url][b][/b]
[align=center]抗肿瘤单克隆抗体药物的研究进展[/align][align=center] [/align][align=center]摘 要[/align][align=center] [/align] 通过淋巴细胞杂交瘤技术或基因工程技术制备单克隆抗体药物,已经成为生物制药领域的一个重要方面,特别是对抗肿瘤单克隆抗体药物的研究已获得了重要进展。多年来,许多研究证实了抗肿瘤单克隆抗体药物的作用,为其应用于肿瘤治疗提供了重要依据。这类药物的特异性强,疗效显著。本文主要就近年来抗肿瘤单克隆抗体药物的研究进展进行了综述,并对抗肿瘤单克隆抗体药物的发展前景进行了展望。[align=left] [/align][align=left]关键词:抗肿瘤;单克隆抗体;研究进展[/align][align=center] [/align][align=center] [/align][b]一 引言[/b]抗肿瘤单抗药物因与烷化剂、抗代谢药、抗肿瘤抗生素、铂类配合物、植物药等抗肿瘤药物相比,具有高效价、高特异性、血清交叉反应少等特点与优点,在肿瘤治疗中起着不可替代的作用。单抗药物是当前生物技术药物领域甚为活跃的部分。针对特定的分子靶点(抗原),单抗有高度特异性。针对各种不同的抗原,可以制备为数众多的、各不相同的单抗;因此,作为药物来源,单抗又具有高度多样性。由于其特异性和多样性,研制单抗药物有巨大的潜力。单克隆抗体药物治疗恶性瘤主要机制有两种[sup][/sup]:一是利用单克隆抗体本身来阻断癌细胞生长的信号,单克隆抗体在癌细胞膜外与生长因子竞争结合受体,阻断信号传递过程,从而阻止癌细胞的生长和扩散,诱导细胞凋亡或者间接激活宿主的抗肿瘤免疫反应;二是利用单克隆抗体作为药物载体的靶向治疗,如将有细胞毒性的药物或有放射性的药物靶向性的运送到肿瘤细胞,从而杀伤肿瘤细胞。目前,国际上与肿瘤治疗相关的抗体研究主要集中在将抗体与耦联物作用后直接杀伤肿瘤细胞,利用抗体促进肿瘤细胞凋亡和抑制肿瘤血管生成等方面。此外,研究表明静脉内注射抗肿瘤单抗,在肿瘤部位的浓度较高,显示特异性定位;单抗与药物的偶联物通常仍保留原来单抗的分布特征,在靶肿瘤的浓度较高[sup][/sup]。[align=center]二 单克隆抗体药物作用靶点[/align]特定受体或特定的基因表达蛋白可能作为单抗药物的靶点。Rituxan是以B细胞的CD20分子作为靶点的人鼠嵌合抗体,对非霍奇金氏B细胞淋巴瘤有疗效,是第一个获美国FDA批准用于治疗恶性肿瘤的单抗。Herceptin是抗HER-2/neu癌基因编码蛋白的单抗,临床研究对乳腺癌有效,与化疗药物联合有更显著的疗效。Mylotarg是由抗CD33单抗与calicheamicin构成的偶联物,已获批准用于治疗急性复发性髓性白血病[sup][/sup]。表皮细胞生长因子受体(EGFr)在人的鳞癌、乳腺癌和脑胶质瘤等均有较高的表达。有报道,抗EGFr单抗与长春碱衍生物的偶联物在裸鼠体内试验,显示良好的抗癌效果。抗EGFr的人鼠嵌合抗体已进入临床研究。血管内皮生长因子(VEGF)在血管生成中有重要作用。据报道,抗VEGF的中和性单抗具有广谱的抗肿瘤作用,对移植于裸鼠的人体癌瘤有显著疗效[sup][/sup]。[b]三 单抗诱发肿瘤细胞凋亡[/b][align=left] 3.1 通过免疫细胞表面抗原的交联作用而诱导恶性肿瘤细胞的凋亡[/align]用于治疗血液系统恶性肿瘤的单克隆抗体药物大多是通过免疫细胞表面抗原的交联作用诱导恶性肿瘤细胞凋亡而起作用的,如目前用的抗-CD20的单克隆抗体——美罗华。其单克隆抗体的作用机制是通过诱导CD20分子在B细胞膜上的脂筏区聚集,再在一系列激酶的作用下使脂筏信号传导区域的CD20分子亲和性增强,从而形成CD20交联形式;交联的CD20分子启动了细胞内凋亡信号的传导通路,使线粒体释放出细胞色素C,激活下游的caspase级联反应,最终导致细胞凋亡[sup][/sup]。3.2 作用于恶性肿瘤细胞膜上的生长因子及其受体而诱导细胞凋亡许多生长因子及其受体通过作用于细胞的存活途径、刺激细胞的有丝分裂、促进细胞的生长增殖来阻止细胞凋亡。与正常细胞中生长因子信号传导的严格调控相比,肿瘤细胞中的失控则导致细胞的恶性增殖,从而使恶性细胞获得“永生”。单克隆抗体通过作用于恶性肿瘤细胞膜上的生长因子及其受体可阻断存活信号传导通路,从而导致其凋亡,同时还能对化疗和放疗有正协同作用。目前主要集中在对血管内皮生长因子(VEGF)及其受体、表皮生长因子受体(EGFR)等的研究。美国FDA于2006年批准了第一个用于治疗头颈部鳞状细胞癌的单克隆抗体药物——Cetuximab,它为一种IgG1单克隆抗体,主要通过干扰癌细胞表面EGFR的生长,从而减少癌细胞进入正常组织的概率,控制癌细胞的转移,达到抗癌目的[sup][/sup]。最初想到制备针对恶性肿瘤凋亡相关分子的单克隆抗体药物时,虽然从理论上来说无疑是给人们注入了一针兴奋剂,但在实际应用中则并不然,所以在通过单克隆抗体药物诱导恶性肿瘤细胞凋亡的研究和治疗中,还有待进一步开发新的、更经济、更有效地药物。[b]四 单克隆抗体耦联物[/b]4.1 抗体与化疗药物耦联目前,国内外研究较多的与单克隆抗体耦联的化学药物有平阳霉素、柔红霉素、丝裂霉素、多柔比星(阿霉素)、顺铂以及长春碱类衍生物等。同时还可以通过脂质体靶向制剂作为化疗药靶向治疗肿瘤,利用脂质体制剂将药物导向靶标进行有选择性地杀伤癌细胞和抑制癌细胞的繁殖,以达到提高疗效和高度定向作用。目前已上市的脂质体有复方氟脲嘧多相脂质体、喜树碱多相脂质体、阿霉素脂质体和紫杉醇脂质体等。4.2 抗体导向酶耦联利用抗体与肿瘤细胞表面抗原的特异性结合,将前体药物的专一性活化酶与单抗耦联,导向输入到靶细胞部分,再注入前体药物,使其在酶的作用下转化为活性药物,进而杀伤肿瘤细胞[sup][/sup]。目前这种用作前体药物的抗癌药有苦杏仁苷、氮芥、鬼臼乙叉苷、阿霉素、丝裂霉素等。而作为活化前体药物的导向酶有碱性磷酸酶、青霉素V或G酰胺酶、羧基酶肽、胸腺嘧啶核苷酶、β葡萄苷酶等。临床研究表明,单抗耦联物对于抗药性肿瘤细胞仍显示较强的杀伤活性。对由于长期使用氨甲蝶呤而出现抗药性的成骨肉瘤细胞,单抗氨甲蝶呤耦联物仍显示较强的杀伤作用。对于具有多药抗药性(MDR)的肿瘤细胞,抗P-170糖蛋白单抗构成的免疫毒素可显示选择性杀伤作用[sup][/sup]。这说明,单抗药物有可能用于克服肿瘤细胞抗药性。[b]五 单克隆抗体靶向药物[/b]单抗靶向药物是利用单抗对肿瘤表面相关抗原或特定的受体特异性识别,从而把药物直接导向肿瘤细胞,提高药物的疗效,降低药物对循环系统及其他部位的毒性。研究表明,单抗靶向药物具有很好的疗效,在免疫偶联物对移植于裸鼠的相应人体肿瘤生长有抑制作用。免疫偶联物与相应的游离物比较,具有更高更好的疗效和较低的细胞毒性[sup][/sup]。单克隆抗体体积小,能更有效地透入肿瘤;分子小、消除快、累积毒性小;所携带的弹头脱离后,可较快被清除 循环中免疫靶向结合物对靶细胞的竞争作用小;半衰期短;穿透性好;能穿过血脑屏障[sup][/sup],因而还可以作为新一代靶向载体。与化学药物、毒素、放射性核素、生物因子、基因、分化诱导剂、光敏剂、酶等物质构成单克隆抗体靶向药物,把杀伤肿瘤细胞的活性物质特异的输送到肿瘤部位,利用单抗对肿瘤表面相关抗原或特定的受体特异性识别,从而把药物直接导向肿瘤细胞,提高药物疗效,降低药物对循环系统及其他部位的毒性。近年来,随着医学、药学和生物工程学及技术的进步,临床对肿瘤的根治和对癌细胞的攻击锁定于表皮生长因子和血管内皮生长因子等靶位,使药物治疗的切入点由细胞水平提升到分子和抗体水平,从而提高了肿瘤综合治疗的效果。[align=center]六 人源化单克隆抗体[/align]单克隆抗体是近年竞相开发的品种,自1997年第1个单克隆抗体rituximab通过食品与药物管理局(FDA)批准应用于临床以来,目前已经上市的单克隆抗体靶向药物的疗效令人瞩目,在抗肿瘤、类风湿性关节炎和自身免疫系统缺陷治疗领域得到了有力的推广,其以独特的作用优势,在肿瘤的治疗中不但能够选择性杀伤癌细胞,且在体内表现出特异的分布特性,具有高效、低毒的特点,从而在生物技术产品领域中占据了1/3的市场[sup][/sup]。目前用于治疗肿瘤的单克隆抗体药已有多个,包括伊珠单抗奥加米星、帕尼单抗、曲妥珠单抗等。伊珠单抗奥加米星又名CMC-544,是以人源化抗CD22的抗体伊珠单抗与 CalichDMH偶联形成的ADC药物,用来治疗复发性或难治性B细胞非霍奇金淋巴瘤(B cell-NHL)和急性淋巴细胞白血病(ALL),目前已经进入临床 III期试验[sup][/sup]。帕尼单抗是一种IgG2单克隆抗体完全人源化可以与EGFR高度特异性地结合,进而阻断配体诱导的信号激活,从而抑制肿瘤生长。有临床研究选择既往未治疗过的ⅢB或Ⅳ期非小细胞肺癌患者比较卡铂(AUC=6,每3周),加紫杉醇(200mg/m21次/3周) 联合或不联合帕尼单抗(2.5 mg/m2,1次/周) 化疗的疗效及其安全性。研究结果显示,单纯化疗组与帕尼单抗联合化疗组之间在PFS(5.3个月对比4.2个月、P=0.55)和总生存( Overall survival,OS)(8.0个月对比8.5个月,P =0.81)上均无显著差异。结果提示帕尼单抗联合一线化疗方案可能对晚期非小细胞肺癌无明显疗效[sup][/sup]。曲妥珠单抗是一种抗Her2的单克隆抗体,他可以和肿瘤细胞的HER2/neu特异性地结合,从而阻断细胞内生长信号的转导,同时曲妥珠单抗还可以诱导体内巨噬细胞以及自然杀伤细胞攻击肿瘤细胞,以达到抑制和杀伤肿瘤细胞的目的。比较用或不用曲妥珠单抗联合一线化疗方案用以治疗ⅡB/Ⅲ期HER2/neu阳性的 NSCLC患者差异的两项大型的随机Ⅱ期临床试验,其结果显示两个试验结论相似,曲妥珠单抗不能提高化疗的疗效,但也不加重化疗的不良反应。试验中HER2/neu值为3+的患者对曲妥珠单抗治疗的反应性较好,提示曲妥珠单抗对这一较少见类型的NSCLC效果要更好[sup][/sup]。在临床治疗中使用鼠派生单抗的主要障碍之一是产生人抗鼠抗体(HAMA)反应,通过基因工程技术制备嵌合抗体的I-IPdVIA反应率较鼠源性单抗低,但完全的人源抗体才是单抗药物的发展目标。噬茵体抗体库技术和转基因小鼠技术是制备完全人源单抗的两种方法[sup][/sup]。因此,只有不断地完善单克隆抗体人源化的技术,才能更好地将完全人源化的单克隆抗体用于肿瘤分子靶向治疗中,从而使医学界迈向更高的台阶。[b]七 问题与对策[/b]在限制单克隆抗体临床治疗效果的因素有:(l)循环免疫复合物导致的肝肾功能损害。(2)可溶性肿瘤抗原释放造成的体液中的封闭作用。(3)异种蛋白反应。(4)特异性还不够专一,引起了正常细胞的伤害。(5)天然免疫功能低下(如补体介异的细胞毒,网状内皮系统清除和ADCC作用等)。(6)主要的问题还在这种免疫疗法会导致靶细胞(肿瘤细胞)上抗原的转换。为了解决这些问题,今后的研究应着重:(1)制备对肿瘤抗原有高度特异性的单克隆抗体。(2)选择不易诱导抗原转换的单克隆抗体。(3)研究副作用较少,既安全疗效又高的偶联制剂。单抗(Mab)药物存在的一个最关键问题就是人抗鼠抗体反应(HAMA)。由于用于临床研究的Mab药物一般使用鼠源Mab,这不可避免地会引起HAMA反应,所以尽量避免HAMA反应这一副作用才是Mab药物能否真正适合治疗肿瘤性疾病的重点[sup][/sup]。近些年来,Mab药物的研究主要是向减轻宿主对外源抗体的排斥,促进抗体人源化,改变抗体的氨基酸序列而增加或降低该抗体的生物学效应,加抗体的亲和力,制备双特异性抗体,改造抗体重链恒定区以增强抗体功能,以及寻找新的分子靶点(相对特异的肿瘤抗原)等方向发展[sup][/sup]。Mab药物的不断更新,必将为全球的肿瘤患者带来更大的希望。[align=center]八 总结与展望[/align]目前肿瘤治疗中使用最广泛的仍是化疗以及放射性疗法,其毒副作用较大。随着基因工程技术和DNA重组技术的兴起,利用单克隆抗体治疗肿瘤已经日渐取代副作用较大的传统疗法而成为新的发展趋向。所以,如何研制更多的单克隆抗体以及怎样更好的利用单克隆抗体治疗肿瘤,将成为肿瘤治疗研究中的又一艰巨任务。同时,生物技术以及抗肿瘤化学药物的发展也必将推动单抗药物的发展与进步,单克隆抗体药物将在各种肿瘤的治疗中发挥越来越重要的作用。在未来10年内,单克隆抗体药将成为国内、外生物药品发展的主旋律。此外,利用与肿瘤细胞相关抗原的特异结合力,相应的单克隆抗体可以用于肿瘤早期诊断和预后判定。例如用放射标记抗体能够确定肿瘤存在的位置,扩散的部位和范围,以便确定手术时机和化疗方案。通过测定抗体结合白血病细胞的增减,可以检查白血病的化疗效果[sup][/sup]。利用单克隆抗体检测某些癌的特异性产物,如前列腺癌产生的酸性磷酸酶,绒毛膜上皮癌产生的促性腺激素,结肠癌产生的癌胚抗原及肝癌产生的甲胎蛋白等,有助于癌肿的早期诊断[sup][/sup]。单克隆抗体在肿瘤的治疗中的作用功不可没,但同时也面临着巨大的挑战,例如如何选择优势人群、进一步提高疗效、降低不良反应的发生都是需要进一步解决的。如贝伐单抗的突出不良反应是出血,在NCCN指南中特别指出贝伐单抗仅适用非鳞癌的[sup][/sup],既往无咯血史的患者,限制了贝伐单抗的临床应用。而其他大部分单克隆抗体均需与其他化疗药物联用,单独应用的疗效仍有限,选择合适的指标以及合适人群应用单克隆抗体仍任重而道远。[b]参考文献[/b] Adams GP, Weiner LM.Monoclonalantibody therapy of cancer .Nat Biotechnol,2005,23(9):1147~1148 甄永苏.抗肿瘤抗生素和单克隆抗体药物的研究进展.中国抗生素杂志,2002,27(1):1~5 Sievers E L, Larson R A, Stadtmauer E A, [i]et al[/i].Effica-cy and safety ofgemtuzumab ozogamicin in patients withCD33-positive acute myeloid leukemia infirst relapse .Clin Oncol,2001,19(21):3244~3246 Kamiya K, Konno H, Tanaka T, [i]et al[/i].Antitumor effect on humangastric cancer and induction of apoptosis by vascular endothelial growth factorneutralizing antibody .Jpn J Cancer Res,1999,4(21):794~798 邹学,李俊,尹庆春.单克隆抗体药物诱发肿瘤细胞凋亡的研究进展.总装备部医学学报,2008,10(2):115~117 Rao AV, Schmader K.Monoclonalantibodies as targeted therapy in hematologic malignancies in older adults .Am J GeriatrPharmacother,2007,5(3):247~250 杨海东,罗傲雪,范益军.单克隆抗体在治疗肿瘤中的研究进展.时珍国医国药,2007,18(11):2685~2686 甄红英,薛玉川,甄永苏.抗肿瘤抗生素C1027抑制血管生成及其抗肿瘤转移作用.中华医学杂志,1997,77(21):657~660 刘霆.抗肿瘤单克隆抗体靶向药物的研究进展.国外医学生理、病理科学与临床分册,2003,23(3):254~257 Plw a JL,Britta E,Jayne L,[i]et al[/i].Targeting rat anti-mouse transferrinreceptor monoclonal antibody through blood-brain barrier in mouse .pharmacology andexperiment therapeu-ties,2000,4(21):1048~1057 刘德忠,张石革.分子和抗体靶向抗肿瘤药的研究进展.中国药房,2007,18(26):2067~2068 丰雪,龙亚一,廖翰.抗肿瘤抗体-药物偶联物的临床研究进展.现代生物医学进展,2013,16(21):3164~3168 江山,杨小琼.晚期非小细胞肺癌单克隆抗体治疗的研究进展.吉林医学,2013,34(35):7482~7483 SpicerJ,Harper P.Targetedtherapies for non-small cell lung cancer .In t J C l in Pract,2005,59(9):1055~1057 彭建柳,杨丽华.人源化单克隆抗体用于肿瘤分子靶向治疗的研究进展.现代医院,2009,9(5):8~11 王飞,董军,黄强等.转基因完全人抗体的制备及其抗肿瘤作用研究.中华神经外科疾病研究杂志,2002,1(1):90~91 Kim J A.Targeted therapies for thetreatment of cancer .Am J Surg,2003,186(9):264~269 侯盛,郭亚军.单克隆抗体在肿瘤治疗中的应用.中国处方药,2007,4(61):53~56 清水惠司.抗肿瘤用药的应用及进展.临床免疫,2009,13(11):912~915 沈倍奋.抗体药物研究进展.第二军医大学学报,2002,23(10):1047~1049
[align=center]抗肿瘤单克隆抗体药物的研究进展[/align][align=center] [/align][align=center]摘 要[/align][align=center] [/align] 通过淋巴细胞杂交瘤技术或基因工程技术制备单克隆抗体药物,已经成为生物制药领域的一个重要方面,特别是对抗肿瘤单克隆抗体药物的研究已获得了重要进展。多年来,许多研究证实了抗肿瘤单克隆抗体药物的作用,为其应用于肿瘤治疗提供了重要依据。这类药物的特异性强,疗效显著。本文主要就近年来抗肿瘤单克隆抗体药物的研究进展进行了综述,并对抗肿瘤单克隆抗体药物的发展前景进行了展望。[align=left] [/align][align=left]关键词:抗肿瘤;单克隆抗体;研究进展[/align][align=center] [/align][align=center] [/align][b]一 引言[/b]抗肿瘤单抗药物因与烷化剂、抗代谢药、抗肿瘤抗生素、铂类配合物、植物药等抗肿瘤药物相比,具有高效价、高特异性、血清交叉反应少等特点与优点,在肿瘤治疗中起着不可替代的作用。单抗药物是当前生物技术药物领域甚为活跃的部分。针对特定的分子靶点(抗原),单抗有高度特异性。针对各种不同的抗原,可以制备为数众多的、各不相同的单抗;因此,作为药物来源,单抗又具有高度多样性。由于其特异性和多样性,研制单抗药物有巨大的潜力。单克隆抗体药物治疗恶性瘤主要机制有两种[sup][/sup]:一是利用单克隆抗体本身来阻断癌细胞生长的信号,单克隆抗体在癌细胞膜外与生长因子竞争结合受体,阻断信号传递过程,从而阻止癌细胞的生长和扩散,诱导细胞凋亡或者间接激活宿主的抗肿瘤免疫反应;二是利用单克隆抗体作为药物载体的靶向治疗,如将有细胞毒性的药物或有放射性的药物靶向性的运送到肿瘤细胞,从而杀伤肿瘤细胞。目前,国际上与肿瘤治疗相关的抗体研究主要集中在将抗体与耦联物作用后直接杀伤肿瘤细胞,利用抗体促进肿瘤细胞凋亡和抑制肿瘤血管生成等方面。此外,研究表明静脉内注射抗肿瘤单抗,在肿瘤部位的浓度较高,显示特异性定位;单抗与药物的偶联物通常仍保留原来单抗的分布特征,在靶肿瘤的浓度较高[sup][/sup]。[align=center]二 单克隆抗体药物作用靶点[/align]特定受体或特定的基因表达蛋白可能作为单抗药物的靶点。Rituxan是以B细胞的CD20分子作为靶点的人鼠嵌合抗体,对非霍奇金氏B细胞淋巴瘤有疗效,是第一个获美国FDA批准用于治疗恶性肿瘤的单抗。Herceptin是抗HER-2/neu癌基因编码蛋白的单抗,临床研究对乳腺癌有效,与化疗药物联合有更显著的疗效。Mylotarg是由抗CD33单抗与calicheamicin构成的偶联物,已获批准用于治疗急性复发性髓性白血病[sup][/sup]。表皮细胞生长因子受体(EGFr)在人的鳞癌、乳腺癌和脑胶质瘤等均有较高的表达。有报道,抗EGFr单抗与长春碱衍生物的偶联物在裸鼠体内试验,显示良好的抗癌效果。抗EGFr的人鼠嵌合抗体已进入临床研究。血管内皮生长因子(VEGF)在血管生成中有重要作用。据报道,抗VEGF的中和性单抗具有广谱的抗肿瘤作用,对移植于裸鼠的人体癌瘤有显著疗效[sup][/sup]。[b]三 单抗诱发肿瘤细胞凋亡[/b][align=left] 3.1 通过免疫细胞表面抗原的交联作用而诱导恶性肿瘤细胞的凋亡[/align]用于治疗血液系统恶性肿瘤的单克隆抗体药物大多是通过免疫细胞表面抗原的交联作用诱导恶性肿瘤细胞凋亡而起作用的,如目前用的抗-CD20的单克隆抗体——美罗华。其单克隆抗体的作用机制是通过诱导CD20分子在B细胞膜上的脂筏区聚集,再在一系列激酶的作用下使脂筏信号传导区域的CD20分子亲和性增强,从而形成CD20交联形式;交联的CD20分子启动了细胞内凋亡信号的传导通路,使线粒体释放出细胞色素C,激活下游的caspase级联反应,最终导致细胞凋亡[sup][/sup]。3.2 作用于恶性肿瘤细胞膜上的生长因子及其受体而诱导细胞凋亡许多生长因子及其受体通过作用于细胞的存活途径、刺激细胞的有丝分裂、促进细胞的生长增殖来阻止细胞凋亡。与正常细胞中生长因子信号传导的严格调控相比,肿瘤细胞中的失控则导致细胞的恶性增殖,从而使恶性细胞获得“永生”。单克隆抗体通过作用于恶性肿瘤细胞膜上的生长因子及其受体可阻断存活信号传导通路,从而导致其凋亡,同时还能对化疗和放疗有正协同作用。目前主要集中在对血管内皮生长因子(VEGF)及其受体、表皮生长因子受体(EGFR)等的研究。美国FDA于2006年批准了第一个用于治疗头颈部鳞状细胞癌的单克隆抗体药物——Cetuximab,它为一种IgG1单克隆抗体,主要通过干扰癌细胞表面EGFR的生长,从而减少癌细胞进入正常组织的概率,控制癌细胞的转移,达到抗癌目的[sup][/sup]。最初想到制备针对恶性肿瘤凋亡相关分子的单克隆抗体药物时,虽然从理论上来说无疑是给人们注入了一针兴奋剂,但在实际应用中则并不然,所以在通过单克隆抗体药物诱导恶性肿瘤细胞凋亡的研究和治疗中,还有待进一步开发新的、更经济、更有效地药物。[b]四 单克隆抗体耦联物[/b]4.1 抗体与化疗药物耦联目前,国内外研究较多的与单克隆抗体耦联的化学药物有平阳霉素、柔红霉素、丝裂霉素、多柔比星(阿霉素)、顺铂以及长春碱类衍生物等。同时还可以通过脂质体靶向制剂作为化疗药靶向治疗肿瘤,利用脂质体制剂将药物导向靶标进行有选择性地杀伤癌细胞和抑制癌细胞的繁殖,以达到提高疗效和高度定向作用。目前已上市的脂质体有复方氟脲嘧多相脂质体、喜树碱多相脂质体、阿霉素脂质体和紫杉醇脂质体等。4.2 抗体导向酶耦联利用抗体与肿瘤细胞表面抗原的特异性结合,将前体药物的专一性活化酶与单抗耦联,导向输入到靶细胞部分,再注入前体药物,使其在酶的作用下转化为活性药物,进而杀伤肿瘤细胞[sup][/sup]。目前这种用作前体药物的抗癌药有苦杏仁苷、氮芥、鬼臼乙叉苷、阿霉素、丝裂霉素等。而作为活化前体药物的导向酶有碱性磷酸酶、青霉素V或G酰胺酶、羧基酶肽、胸腺嘧啶核苷酶、β葡萄苷酶等。临床研究表明,单抗耦联物对于抗药性肿瘤细胞仍显示较强的杀伤活性。对由于长期使用氨甲蝶呤而出现抗药性的成骨肉瘤细胞,单抗氨甲蝶呤耦联物仍显示较强的杀伤作用。对于具有多药抗药性(MDR)的肿瘤细胞,抗P-170糖蛋白单抗构成的免疫毒素可显示选择性杀伤作用[sup][/sup]。这说明,单抗药物有可能用于克服肿瘤细胞抗药性。[b]五 单克隆抗体靶向药物[/b]单抗靶向药物是利用单抗对肿瘤表面相关抗原或特定的受体特异性识别,从而把药物直接导向肿瘤细胞,提高药物的疗效,降低药物对循环系统及其他部位的毒性。研究表明,单抗靶向药物具有很好的疗效,在免疫偶联物对移植于裸鼠的相应人体肿瘤生长有抑制作用。免疫偶联物与相应的游离物比较,具有更高更好的疗效和较低的细胞毒性[sup][/sup]。单克隆抗体体积小,能更有效地透入肿瘤;分子小、消除快、累积毒性小;所携带的弹头脱离后,可较快被清除 循环中免疫靶向结合物对靶细胞的竞争作用小;半衰期短;穿透性好;能穿过血脑屏障[sup][/sup],因而还可以作为新一代靶向载体。与化学药物、毒素、放射性核素、生物因子、基因、分化诱导剂、光敏剂、酶等物质构成单克隆抗体靶向药物,把杀伤肿瘤细胞的活性物质特异的输送到肿瘤部位,利用单抗对肿瘤表面相关抗原或特定的受体特异性识别,从而把药物直接导向肿瘤细胞,提高药物疗效,降低药物对循环系统及其他部位的毒性。近年来,随着医学、药学和生物工程学及技术的进步,临床对肿瘤的根治和对癌细胞的攻击锁定于表皮生长因子和血管内皮生长因子等靶位,使药物治疗的切入点由细胞水平提升到分子和抗体水平,从而提高了肿瘤综合治疗的效果。[align=center]六 人源化单克隆抗体[/align]单克隆抗体是近年竞相开发的品种,自1997年第1个单克隆抗体rituximab通过食品与药物管理局(FDA)批准应用于临床以来,目前已经上市的单克隆抗体靶向药物的疗效令人瞩目,在抗肿瘤、类风湿性关节炎和自身免疫系统缺陷治疗领域得到了有力的推广,其以独特的作用优势,在肿瘤的治疗中不但能够选择性杀伤癌细胞,且在体内表现出特异的分布特性,具有高效、低毒的特点,从而在生物技术产品领域中占据了1/3的市场[sup][/sup]。目前用于治疗肿瘤的单克隆抗体药已有多个,包括伊珠单抗奥加米星、帕尼单抗、曲妥珠单抗等。伊珠单抗奥加米星又名CMC-544,是以人源化抗CD22的抗体伊珠单抗与 CalichDMH偶联形成的ADC药物,用来治疗复发性或难治性B细胞非霍奇金淋巴瘤(B cell-NHL)和急性淋巴细胞白血病(ALL),目前已经进入临床 III期试验[sup][/sup]。帕尼单抗是一种IgG2单克隆抗体完全人源化可以与EGFR高度特异性地结合,进而阻断配体诱导的信号激活,从而抑制肿瘤生长。有临床研究选择既往未治疗过的ⅢB或Ⅳ期非小细胞肺癌患者比较卡铂(AUC=6,每3周),加紫杉醇(200mg/m21次/3周) 联合或不联合帕尼单抗(2.5 mg/m2,1次/周) 化疗的疗效及其安全性。研究结果显示,单纯化疗组与帕尼单抗联合化疗组之间在PFS(5.3个月对比4.2个月、P=0.55)和总生存( Overall survival,OS)(8.0个月对比8.5个月,P =0.81)上均无显著差异。结果提示帕尼单抗联合一线化疗方案可能对晚期非小细胞肺癌无明显疗效[sup][/sup]。曲妥珠单抗是一种抗Her2的单克隆抗体,他可以和肿瘤细胞的HER2/neu特异性地结合,从而阻断细胞内生长信号的转导,同时曲妥珠单抗还可以诱导体内巨噬细胞以及自然杀伤细胞攻击肿瘤细胞,以达到抑制和杀伤肿瘤细胞的目的。比较用或不用曲妥珠单抗联合一线化疗方案用以治疗ⅡB/Ⅲ期HER2/neu阳性的 NSCLC患者差异的两项大型的随机Ⅱ期临床试验,其结果显示两个试验结论相似,曲妥珠单抗不能提高化疗的疗效,但也不加重化疗的不良反应。试验中HER2/neu值为3+的患者对曲妥珠单抗治疗的反应性较好,提示曲妥珠单抗对这一较少见类型的NSCLC效果要更好[sup][/sup]。在临床治疗中使用鼠派生单抗的主要障碍之一是产生人抗鼠抗体(HAMA)反应,通过基因工程技术制备嵌合抗体的I-IPdVIA反应率较鼠源性单抗低,但完全的人源抗体才是单抗药物的发展目标。噬茵体抗体库技术和转基因小鼠技术是制备完全人源单抗的两种方法[sup][/sup]。因此,只有不断地完善单克隆抗体人源化的技术,才能更好地将完全人源化的单克隆抗体用于肿瘤分子靶向治疗中,从而使医学界迈向更高的台阶。[b]七 问题与对策[/b]在限制单克隆抗体临床治疗效果的因素有:(l)循环免疫复合物导致的肝肾功能损害。(2)可溶性肿瘤抗原释放造成的体液中的封闭作用。(3)异种蛋白反应。(4)特异性还不够专一,引起了正常细胞的伤害。(5)天然免疫功能低下(如补体介异的细胞毒,网状内皮系统清除和ADCC作用等)。(6)主要的问题还在这种免疫疗法会导致靶细胞(肿瘤细胞)上抗原的转换。为了解决这些问题,今后的研究应着重:(1)制备对肿瘤抗原有高度特异性的单克隆抗体。(2)选择不易诱导抗原转换的单克隆抗体。(3)研究副作用较少,既安全疗效又高的偶联制剂。单抗(Mab)药物存在的一个最关键问题就是人抗鼠抗体反应(HAMA)。由于用于临床研究的Mab药物一般使用鼠源Mab,这不可避免地会引起HAMA反应,所以尽量避免HAMA反应这一副作用才是Mab药物能否真正适合治疗肿瘤性疾病的重点[sup][/sup]。近些年来,Mab药物的研究主要是向减轻宿主对外源抗体的排斥,促进抗体人源化,改变抗体的氨基酸序列而增加或降低该抗体的生物学效应,加抗体的亲和力,制备双特异性抗体,改造抗体重链恒定区以增强抗体功能,以及寻找新的分子靶点(相对特异的肿瘤抗原)等方向发展[sup][/sup]。Mab药物的不断更新,必将为全球的肿瘤患者带来更大的希望。[align=center]八 总结与展望[/align]目前肿瘤治疗中使用最广泛的仍是化疗以及放射性疗法,其毒副作用较大。随着基因工程技术和DNA重组技术的兴起,利用单克隆抗体治疗肿瘤已经日渐取代副作用较大的传统疗法而成为新的发展趋向。所以,如何研制更多的单克隆抗体以及怎样更好的利用单克隆抗体治疗肿瘤,将成为肿瘤治疗研究中的又一艰巨任务。同时,生物技术以及抗肿瘤化学药物的发展也必将推动单抗药物的发展与进步,单克隆抗体药物将在各种肿瘤的治疗中发挥越来越重要的作用。在未来10年内,单克隆抗体药将成为国内、外生物药品发展的主旋律。此外,利用与肿瘤细胞相关抗原的特异结合力,相应的单克隆抗体可以用于肿瘤早期诊断和预后判定。例如用放射标记抗体能够确定肿瘤存在的位置,扩散的部位和范围,以便确定手术时机和化疗方案。通过测定抗体结合白血病细胞的增减,可以检查白血病的化疗效果[sup][/sup]。利用单克隆抗体检测某些癌的特异性产物,如前列腺癌产生的酸性磷酸酶,绒毛膜上皮癌产生的促性腺激素,结肠癌产生的癌胚抗原及肝癌产生的甲胎蛋白等,有助于癌肿的早期诊断[sup][/sup]。单克隆抗体在肿瘤的治疗中的作用功不可没,但同时也面临着巨大的挑战,例如如何选择优势人群、进一步提高疗效、降低不良反应的发生都是需要进一步解决的。如贝伐单抗的突出不良反应是出血,在NCCN指南中特别指出贝伐单抗仅适用非鳞癌的[sup][/sup],既往无咯血史的患者,限制了贝伐单抗的临床应用。而其他大部分单克隆抗体均需与其他化疗药物联用,单独应用的疗效仍有限,选择合适的指标以及合适人群应用单克隆抗体仍任重而道远。[b]参考文献[/b] Adams GP, Weiner LM.Monoclonalantibody therapy of cancer .Nat Biotechnol,2005,23(9):1147~1148 甄永苏.抗肿瘤抗生素和单克隆抗体药物的研究进展.中国抗生素杂志,2002,27(1):1~5 Sievers E L, Larson R A, Stadtmauer E A, [i]et al[/i].Effica-cy and safety ofgemtuzumab ozogamicin in patients withCD33-positive acute myeloid leukemia infirst relapse .Clin Oncol,2001,19(21):3244~3246 Kamiya K, Konno H, Tanaka T, [i]et al[/i].Antitumor effect on humangastric cancer and induction of apoptosis by vascular endothelial growth factorneutralizing antibody .Jpn J Cancer Res,1999,4(21):794~798 邹学,李俊,尹庆春.单克隆抗体药物诱发肿瘤细胞凋亡的研究进展.总装备部医学学报,2008,10(2):115~117 Rao AV, Schmader K.Monoclonalantibodies as targeted therapy in hematologic malignancies in older adults .Am J GeriatrPharmacother,2007,5(3):247~250 杨海东,罗傲雪,范益军.单克隆抗体在治疗肿瘤中的研究进展.时珍国医国药,2007,18(11):2685~2686 甄红英,薛玉川,甄永苏.抗肿瘤抗生素C1027抑制血管生成及其抗肿瘤转移作用.中华医学杂志,1997,77(21):657~660 刘霆.抗肿瘤单克隆抗体靶向药物的研究进展.国外医学生理、病理科学与临床分册,2003,23(3):254~257 Plw a JL,Britta E,Jayne L,[i]et al[/i].Targeting rat anti-mouse transferrinreceptor monoclonal antibody through blood-brain barrier in mouse .pharmacology andexperiment therapeu-ties,2000,4(21):1048~1057 刘德忠,张石革.分子和抗体靶向抗肿瘤药的研究进展.中国药房,2007,18(26):2067~2068 丰雪,龙亚一,廖翰.抗肿瘤抗体-药物偶联物的临床研究进展.现代生物医学进展,2013,16(21):3164~3168 江山,杨小琼.晚期非小细胞肺癌单克隆抗体治疗的研究进展.吉林医学,2013,34(35):7482~7483 SpicerJ,Harper P.Targetedtherapies for non-small cell lung cancer .In t J C l in Pract,2005,59(9):1055~1057 彭建柳,杨丽华.人源化单克隆抗体用于肿瘤分子靶向治疗的研究进展.现代医院,2009,9(5):8~11 王飞,董军,黄强等.转基因完全人抗体的制备及其抗肿瘤作用研究.中华神经外科疾病研究杂志,2002,1(1):90~91 Kim J A.Targeted therapies for thetreatment of cancer .Am J Surg,2003,186(9):264~269 侯盛,郭亚军.单克隆抗体在肿瘤治疗中的应用.中国处方药,2007,4(61):53~56 清水惠司.抗肿瘤用药的应用及进展.临床免疫,2009,13(11):912~915 沈倍奋.抗体药物研究进展.第二军医大学学报,2002,23(10):1047~1049
国际学术期刊Cell Research于4月24日在线发表了中科院上海生命科学研究院生化与细胞所刘默芳组关于Onconase抑制恶性间皮瘤细胞microRNA(miRNA)表达的最新研究成果。该工作与上海南方模式生物研究中心王庆诚教授合作完成。 Onconase是从北方豹蛙卵或胚胎中提取的一种核糖核酸酶,是RNase A超家族中最小的成员,目前已被欧盟、澳大利亚和美国FDA批准作为罕见病药物(Orphan drug)用于恶性间皮瘤临床治疗使用。因接触石棉是其主要诱因,恶性间皮瘤也俗称为石棉癌,该恶性肿瘤预后极差,至今尚无有效的治疗措施。Onconase特异性地诱导癌细胞凋亡,而对正常细胞的毒性较低,对非小细胞肺癌、乳腺癌等的临床试验目前也正在进行中。然而,作为一种很有前景的抗肿瘤药物,Onconase的细胞毒性机理尚不完全清楚。 miRNA在肿瘤发生发展中有重要作用。刘默芳研究组研究生乔萌和祖立东等发现,Onconase对恶性间皮瘤细胞的miRNA表达具有普遍下调作用,而对细胞中一些oncomiR(如miR-155和miR-21)的下游靶基因,如socs1、pten、pdcd4等肿瘤抑制基因有明显上调作用。有趣的是,该工作发现Onconase降解miRNA前体,而对miRNA成熟链无明显作用;与之一致的是,Onconase抑制Dicer对miRNA前体的加工、降低Dicer生产成熟miRNA。进一步的研究发现,Onconase对miRNA前体的切割位点偏好于U-G和U-U。 该工作揭示了Onconase抗癌活性的一种新机制,完善了Onconase的抗癌作用机理,为与Onconase有关的更加合理、有效、安全的用药提供了科学依据。 该项研究工作得到了科技部、国家自然科学基金委、中国科学院及上海市科委的资助。
多数抗肿瘤药物因其本身的难溶性而无法实现有效的靶向递送,进而严重影响其在临床方面的应用。紫杉醇(Paclitaxel, PTX)是目前临床上应用较为广泛的难溶性抗肿瘤药物之一,其对肺癌、卵巢癌、乳腺癌等均具有很好的治疗作用。为了解决其难溶问题,现用临床注射制剂(Taxol®)是将其溶解于聚氧乙烯蓖麻油和无水乙醇的混合溶媒后再行给药。然而,该制剂因缺乏靶向性,对其他正常组织产生明显的毒副作用;而且添加的聚氧乙烯蓖麻油在体内降解时会释放组胺,引起严重的过敏反应。因此,开发方便安全的靶向给药系统对PTX的临床应用有重要的研究意义。 近日,中科院过程工程研究所马光辉研究员领导的团队开发出了一种新型的难溶性抗肿瘤药物的纳米靶向给药系统(如图所示)。首先,利用O/W/O复乳液法并结合程序升温法,成功地将PTX以纳米晶形式原位装载于亲水性材料羧化壳聚糖纳米球中,并结合快速膜乳化技术实现了纳米球粒径的均一性。在此基础上,研究人员利用纳米球表面的羧基,引入具有隐形效果的聚乙二醇(PEG)链和靶向肿瘤细胞的RGD肽,最终制得兼具隐形和靶向能力的纳米给药系统。 后续的体外细胞及体内荷瘤小鼠模型实验表明,该制剂能够有效延长药物在体内的循环周期,改善纳米球对肿瘤细胞的亲和能力,提高药物生物利用度。另外,与传统的注射制剂相比,该制剂还具有很低的毒副作用。 上述研究工作已发表在Molecular Pharmceutics(2012, 9, 1736-1747)上,审稿人认为这是一项有趣的工作,方法新颖。该研究工作受到973项目(2009CB930300)和国家自然科学基金(20820102036, 21161160555)的资助。http://www.cas.cn/ky/kyjz/201207/W020120720343496926834.jpg PTX靶向纳米给药系统示意图
[font=-apple-system, BlinkMacSystemFont, &][size=18px]我国科学家在新一代干细胞制备技术上取得重要突破,未来可用于治疗重症肝病、恶性肿瘤等重大疾病。[/size][/font]
最新发现与创新 中国科技网讯 对于恶性肿瘤患者而言,最可怕的莫过于肿瘤出现转移扩散,因为这意味着肿瘤病变已经发展到晚期,也是肿瘤治疗失败的重要原因之一。今天(7日)在第七届中国肿瘤学术大会上披露,国际权威学术杂志《抗癌研究》(Anticancer Research)刊发了英国卡迪夫大学关于中药抑制肿瘤转移的研究报告,在国际上引起广泛关注。 英国卡迪夫大学医学院研究证实,我国抗肿瘤创新中药养正消积胶囊可有效抑制肿瘤细胞侵袭转移。研究人员指出,在肿瘤细胞的侵袭转移过程中,磷酸肌醇 3-激酶/蛋白激酶 B(PI3K/AKT) 信号通路的过度激活起到了关键作用,养正消积胶囊可以显著干预 PI3K/AKT 通路,从而对乳腺癌、肠癌、前列腺癌、肺癌、胃癌和骨肉瘤等肿瘤细胞的黏附和迁移起到明显抑制作用,有效控制肿瘤的病变发展。 有关专家介绍,恶性肿瘤细胞非常容易从原发病灶上脱落,每克肿瘤组织每天可向血液中释放300—400万个肿瘤细胞,脱落的肿瘤细胞随血液或淋巴流布全身,一旦条件成熟就会迅速生长,形成转移性病灶。控制肿瘤细胞的侵袭扩散是避免肿瘤恶化、提高肿瘤治疗效果、改善患者生存质量及延长患者寿命的有效措施。 专家认为,这一研究结果对恶性肿瘤的临床治疗具有极高的指导意义,对于尚未出现转移病灶的早中期肿瘤患者,使用养正消积胶囊可以控制肿瘤转移扩散,从而增加手术、介入等治疗手段的成功几率。此外,对于已经发展为全身性病变的晚期肿瘤患者,养正消积胶囊还具有增效减毒作用,可增加化疗疗效,减轻化疗中出现的消化道反应及免疫、造血系统损害,改善患者临床症状,明显提高患者的生存质量,延长患者的生存时间,是辅助治疗恶性肿瘤的一种安全、可靠、疗效满意的治疗方法。(通讯员 杨叁平 李瑞) 《科技日报》(2012-9-8 一版)
广州中山大学研究发现天然病毒M1可杀灭癌细胞中新网广州10月13日电(许青青 蔡珊珊) 记者13日从广州中山大学获悉,该校中山医学院颜光美教授课题组研究发现天然病毒M1能选择性地感染并杀伤包括肝癌、结直肠癌、膀胱癌、黑色素瘤在内的多种体外培养的癌细胞,而对正常细胞无毒副作用。全球癌症发病率呈现快速增长态势,现有的治疗手段远远未能满足临床需求。颜光美教授课题组发现,M1病毒是一种从中国海南岛分离得到的天然病毒,能选择性地感染并杀伤包括肝癌、结直肠癌、膀胱癌、黑色素瘤在内的多种体外培养的癌细胞,而对正常细胞无毒副作用。整体动物实验表明,经尾静脉注射的M1病毒能显著富集在肿瘤组织并抑制肿瘤生长,正常器官则不受影响。除细胞水平及动物实验之外,课题组还使用临床标本离体活组织培养模型进一步证实了上述新型溶瘤病毒的有效性和特异性。据悉,该研究成果对阐明新型天然溶瘤病毒M1选择性杀伤肿瘤细胞的机制和研发新型靶向抗肿瘤药物都具有重要意义。相关资料:癌细胞增殖方式癌细胞是一种变异的细胞,是产生癌症的病源,癌细胞与正常细胞不同,有无限生长、转化和转移三大特点,也因此难以消灭。癌细胞由“叛变”的正常细胞衍生而来,经过很多年才长成肿瘤。“叛变”细胞脱离正轨,自行设定增殖速度,累积到10亿个以上我们才会察觉。癌细胞的增殖速度用倍增时间计算,1个变2个,2个变4个,以此类推。1912年8月13日,法国医生发现癌细胞。
肿瘤是指体内细胞的异常增生,可以是良性的或恶性的。良性肿瘤(例如息肉)生长缓慢且通常局限在一个区域,不会侵犯周围组织或扩散到其他部位。恶性肿瘤(即癌症)具有侵袭性,可以快速生长并通过血液或淋巴系统扩散到其他身体部位,形成远处转移。癌症是一种严重威胁人类健康和生命的疾病,2020年全球有1 930万新增癌症病例和1 000万癌症死亡病例,且我国癌症发病率和死亡率均位居全球第一[1]。最常见的癌症类型是乳腺癌、肺癌、结直肠癌和前列腺癌。因此,寻找新的抗肿瘤药物,阐明抗肿瘤药物的分子机制,是解决当前临床肿瘤治疗难点的有效策略。中药具有多种有效成分,因其不良反应低、多靶点、多通路等优点,已成为抗肿瘤药物开发的重要来源和研究热点[2]。目前,常规的肿瘤症治疗方法为手术、放射治疗和化学治疗等,但这些方法往往伴随着较大的不良反应和毒性,而且对某些难治性或复发性肿瘤效果不佳[3]。因此,寻找有效、低毒的抗肿瘤药物是当前临床研究的重要方向。 苍术是一种常用的中药材,分为茅苍术Atractylodes lancea (Thunb.) DC.和北苍术A. chinensis (DC.) Koidz.,分别来源于菊科植物茅苍术或北苍术的干燥根茎。苍术具有燥湿健脾、祛风散寒的功效,在《神农本草经》中列为上品[4]。近年来,苍术在抗微生物、抗炎、抗肿瘤、免疫调节、调节消化系统、心血管系统和神经系统等方面的药理作用受到了广泛关注。苍术中含有挥发油、多糖、倍半萜类、聚乙炔类等[5]多种化学成分。其中一些成分已经被证实具有抑制或杀伤多种肿瘤细胞的能力,其作用机制涉及诱导凋亡、抑制增殖、迁移、侵袭和转移,以及调控免疫功能等方面[6]。然而,苍术中的抗肿瘤活性成分及其作用机制尚未完全明确,需要进一步深入地探索和验证。本文通过整理国内外研究文献,对苍术活性成分、苍术与其他药物联合抗肿瘤及其分子机制进行总结,探讨苍术在抗肿瘤方面的应用规律和思路,为苍术资源的开发利用以及抗肿瘤临床疗法的研究提供理论参考。 1 苍术主要化学成分 茅苍术与北苍术化学成分相似,药理作用也较为相似,目前已从苍术中分离出多种化学成分,主要含有包括萜类、聚乙烯炔类、有机酸类、糖苷类化合物等[7-8]。苍术主要抗肿瘤化学成分,见图1。茅苍术与北苍术中主要化学成分如表1所示。 图片 图片 2 苍术的抗肿瘤机制 苍术中含有苍术内酯Ⅰ、Ⅱ、Ⅲ、苍术酮、β-桉叶醇和苍术素等有效成分,这些成分不仅可以抗炎、抗氧化、抗菌、保肝、降血糖,还可以抗肿瘤[14-15]。近年来,苍术及其有效成分对肿瘤的抑制作用受到了广泛的关注。研究发现,苍术有效成分对多种肿瘤细胞都有抑制作用,可以通过多种途径和机制影响肿瘤细胞的生长、迁移、侵袭和血管生成,诱导肿瘤细胞的凋亡和自噬,调节肿瘤微环境和免疫系统。 2.1 抑制肿瘤细胞增殖 肿瘤是由于细胞增殖失控而形成的一种疾病[16]。细胞周期是细胞增殖的基本过程,由细胞周期蛋白(cyclin,CCN)和细胞周期蛋白依赖性激酶(cyclin-dependent kinase,CDK)复合物共同调控[17]。干预细胞周期是抑制肿瘤发展的有效策略之一[18]。Kotawong等[19]发现,苍术中的苍术素、苍术内酯I和β-桉叶醇等有效成分可以通过影响肿瘤细胞周期的不同阶段来抑制肿瘤细胞的增殖。这些成分可以通过抑制磷脂酰肌醇-3-羟激酶(phosphatidylinositol 3-hydroxy kinase,PI3K)、磷酸化蛋白激酶B(protein kinase B,AKT)和哺乳动物雷帕霉素靶蛋白(mammalian target of rapamycin,mTOR)信号通路来诱导肿瘤细胞在G1期停滞;Yu等[20]发现苍术内酯I通过上调周期蛋白依赖性激酶抑制剂1A(cyclin-dependent kinase inhibitor 1A,p21)和下调cyclinB1、CDK1和细胞分裂周期25C蛋白(cell division cyclin25,Cdc25c)等关键分子来抑制肿瘤细胞在G2/M期的进入,在动物模型中,苍术内酯I可以显著抑制膀胱癌的生长,且无明显不良反应。Zhang等[21]实验发现苍术内酯Ⅱ可以通过改变结直肠癌细胞内的蛋白表达从而抑制结直肠癌细胞的增殖和活性,并且还显著增强了结直肠癌细胞的化疗敏感性。Pongsakorn等[22]发现,苍术提取物可以通过抑制细胞外信号调节激酶信号级联(ERK-signaling cascade,ERK)信号通路来抑制胆管癌细胞的增殖。ERK信号通路是一种重要的细胞内信号转导机制,参与调节细胞生长、分化和凋亡等过程。苍术提取物可以下调ERK及其下游分子的表达,从而抑制胆管癌细胞的生长和增殖,不同类型的胆管癌细胞对苍术提取物的敏感度不同,其中人胆管HuCCT-1癌细胞最为敏感。 2.2 诱导肿瘤细胞凋亡 细胞凋亡是一种程序性细胞死亡形式,它通过限制细胞的增殖和分化来维持组织稳态或去除潜在的有害细胞[23]。目前已知的细胞凋亡途径主要有3种,即外源性途径(死亡受体介导)、内源性途径(线粒体介导)和内质网途径。其中,线粒体途径是最重要的一种,它涉及线粒体外膜透化(outer mitochondrial membrane,MOMP)、细胞色素C释放和半胱天冬酶(cysteine aspartic acid protease,Caspase)激活[24]。多项研究发现,苍术酮可以通过降低线粒体膜电位、提高活性氧水平、抑制B细胞淋巴瘤-2基因(B-cell lymphoma-2,Bcl-2)表达、促进BCL2-相关X蛋白(BCL2-associated X protein,Bax)裂解和Caspase-3表达[25],以及下调PI3K/AKT/mTOR信号通路来诱导肿瘤细胞凋亡[26]。Narahara等[27]研究表明,β-桉叶醇和苍术内酯Ⅲ[27]可以通过增加Caspase-3、Caspase-8、Caspase-9和Bax等凋亡相关蛋白的表达、下调Bcl-2表达、释放细胞色素C和降低线粒体膜电位来诱导胆管癌细胞凋亡。此外,Li等[28]使用β-桉叶醇处理的白血病HL60细胞,发现β-桉叶醇可以通过激活c-JunN端激酶(c-Jun N-terminal kinase,JNK)丝裂原活化蛋白激酶(mitogen-activated protein kinase,MAPK)信号通路来诱导白血病HL60细胞凋亡。Li等[29]研究发现,苍术素可以通过降低Bcl-2表达、激活p53肿瘤蛋白(p53 tumor protein,p53)、Bax和Caspase-3、-8、-9等凋亡因子来诱导人乳腺癌MCF-7细胞凋亡,并表现出浓度依赖的毒性效应。Li等[30]研究表明,苍术内酯I和苍术内酯Ⅱ[31]可以通过与对两面针激酶2(Janus kinase 2,JAK2)直接相互作用而负调节信号传导及转录激活因子3(signal transducer and activator of transcription 3,STAT3)磷酸化,从而抑制其活化,进而导致糖酵解的抑制和结肠、直肠癌细胞凋亡的诱导。 2.3 抑制肿瘤细胞转移 肿瘤细胞转移是指肿瘤细胞通过血液循环从原发部位转移到其他部位的过程,这是癌症治疗的难点,也是癌症死亡的主要原因[32]。上皮间质转化(epithelial-mesenchymal transition,EMT)是一种与癌症发生相关的细胞程序,它使癌细胞具有移动性、侵袭性和抗凋亡能力,从而促进转移。苍术的一些活性成分具有抑制肿瘤细胞转移的潜在作用,其机制可能涉及对EMT的调控[33]。Acharya等[34]研究发现,β-桉叶醇可以改变EMT相关标志物的表达,从而抑制结肠癌细胞的增殖、迁移和侵袭。同时它还可以影响PI3K、AKT、p38丝氨酸/苏氨酸蛋白激酶(p38 mitogen-activated protein kinase,p38MAPK)信号通路,以及肺癌细胞中的活性氧水平,从而降低癌细胞的黏附和迁移能力[35]。麦静愔等[36]发现苍术酮可以通过抑制EMT过程等途径抑制肿瘤细胞的迁移和侵袭能力,此外,苍术酮还可以通过下调基质金属蛋白酶(matrix metalloproteinase,MMP)的表达从而抑制肿瘤细胞的迁移和侵袭能力。MMP是一类能够降解细胞外基质(extracellular matrix,ECM)的锌依赖性内肽酶,在癌症进展中的作用与它们参与ECM降解以及黏附和细胞骨架蛋白、生长因子、趋化因子的调节和加工有关[37]。且有动物实验表明,苍术酮可以明显抑制肝癌生长,没有明显的毒性。Zhong等[38]在观察了苍术多糖在U-2 OS人骨肉瘤细胞中对内皮细胞选择素(endothelial cell selectin,E-Selectin)和路易斯X三糖(Lewis-X Trisaccharide,LacCer Lex)的影响,发现苍术多糖可通过降低U-2 OS细胞上的E-Selectin抑制U-2 OS细胞对人脐静脉内皮细胞HUVECs的黏附、迁移和侵袭。肿瘤相关巨噬细胞(tumor-associated macrophages,TAMs)在促进肿瘤转移中发挥重要作用,Zhang等[39]发现苍术内酯II可以有效抑制肿瘤细胞极化,从而抑制肺癌细胞在体内和体外的转移。铁死亡是一种新的细胞死亡模式,其特征是铁过载导致脂质过氧化而导致膜损伤,过度的铁死亡会影响肿瘤的转移,从而抑制肿瘤的进展[40]。He等[41]发现,苍术素可通过抑制谷胱甘肽过氧化物酶4(glutathione peroxidase 4,GPX4)和铁蛋白轻链(ferritin light chain,FTL)的表达,以及上调酰基辅酶A合成酶长链家族成员4(acyl-CoA synthetase long-chain family member 4,ACSL4)和转铁蛋白受体(transferrin receptor,TFR1)的表达来诱导肝癌HCCM细胞的铁死亡。 2.4 诱导肿瘤细胞自噬 细胞自噬是一种分解代谢通路,能清除不必要的或功能失调的细胞成分并回收代谢底物[42]。目前已知有3种主要的细胞死亡方式:细胞凋亡(Ⅰ型)、自噬性细胞死亡(Ⅱ型)和坏死(Ⅲ型)。自噬性细胞死亡是指自噬过程中产生的自噬体过多或过大,导致细胞质溶解和细胞死亡。自噬体是由双层膜包裹的囊泡,内含被降解的细胞器和蛋白质。微管相关蛋白1轻链3(microtubule-associated protein 1 light chain 3,LC3)是自噬体形成的关键标志物,它以微管相关蛋白1A/1B-轻链3(microtubule-associated protein 1 light chain 3,LC3-I)和微管相关蛋白1轻链3的脂化形式(lipidated form of microtubule-associated protein 1 light chain 3,LC3-Ⅱ)2种形式存在,LC3-Ⅰ转化为LC3-Ⅱ是自噬体形成的必要步骤[43-44]。Li等[29]使用苍术素处理乳腺癌MCF-7细胞时发现,苍术素可以增加了LC3Ⅰ向其脂化形式的LC3Ⅱ的转化,并增加了苄氯素1(beclin-1,BECN1)的表达,下调了人乳腺癌MCF-7细胞中的p62蛋白(p62 protein,p62)表达,改变凋亡和自噬相关生物标志物。Acharya等[45]研究发现,苍术素通过调节PI3K、AKT、mTOR、p38MAPK信号通路的活性,可以诱导胆管癌HuCCT-1细胞发生自噬,并抑制其生长、迁移和侵袭,SB202190(p38MAPK诱导剂)和3-MA(p38MAPK抑制剂)分别显著增加和降低苍术素诱导的自噬速率。 2.5 抑制肿瘤血管生成 血管生成本身不会导致恶性肿瘤的形成,但可以为肿瘤的生长和转移提供条件。肿瘤在发展到一定阶段后,需要依赖新生血管来满足其对氧气和营养的增加的需求,以及排除代谢废物,因此,抑制血管生成是一种有效的抗肿瘤策略[46]。血红素加氧酶1(heme oxygenase 1,HO-1)是一种在肿瘤组织中高表达的酶,它可以促进肿瘤的血管生成和抗氧化应激,为肿瘤细胞提供生存优势。因此,抑制HO-1的表达或活性是治疗肿瘤的另一种有效策略之一。Mathema等[47]研究发现,苍术素可以抑制胆管癌CL6肿瘤细胞的集落形成和伤口愈合能力,其机制与抑制HO-1的表达、下调信号转导及转录激活蛋白1/3(signal transducer and activator of transcription 1/3,STAT1/3)和核因子κB(nuclear factor kappa-B,NF-κB)的信号通路有关。β-桉叶醇也具有抑制胆管癌细胞中HO-1的表达的能力,其机制与浓度依赖性地抑制STAT1/3和NF-κB信号通路有关[48]。β-桉叶醇还可以通过抑制生长因子信号通路中的环磷腺苷效应元件结合蛋白(cyclic-AMP response binding protein,CREB)激活来阻断血管生成,从而抑制肿瘤的发展[49]。Tsuneki等[50]有动物实验表明,β-桉叶醇可以通过激活丝裂原活化蛋白激酶(mitogen-activated protein kinase,MAPK)来刺激大鼠嗜铬细胞瘤细胞中的神经突生长,且β-桉叶醇还表现出了体外和体内的抗血管生成活性,其阻断了由碱性成纤维细胞生长因子(basic fibroblast growth factor,bFGF)或血管内皮生长因子(vascular endothelial growth factor,VEGF)诱导的人脐静脉内皮细胞(human umbilical vein endothelial cell,HUVEC)中CREB蛋白的磷酸化,从而抑制bFGF刺激的HUVEC迁移和HUVEC在基质胶中的管形成。同时,它还能显著降低小鼠皮下植入的Matrigel栓塞和小鼠佐剂诱导的肉芽肿中的血管生成[51]。 2.6 免疫调节作用 随着肿瘤的发生和发展,或在接受化疗、放疗等治疗的过程中,肿瘤患者机体免疫力的显著下降。因此,调节或刺激机体免疫能力,可能是一种有效的主动抗癌策略。免疫治疗作为一种新型的抗癌手段,已经引起了广泛的关注和研究[52]。巨噬细胞是机体内重要的免疫细胞,在机体免疫中发挥着重要的作用[53]。Qin等[54]从苍术中分离得到两种多糖成分:中性多糖和酸性多糖。研究表明,酸性多糖能够显著地刺激小鼠单核巨噬细胞白血病细胞(RAW264.7)细胞的增殖、吞噬能力、NO产生和细胞因子分泌,并且呈现出剂量相关性,而中性多糖则相对较弱。此外,中性多糖和酸性多糖均能够激活淋巴结Peyers patch细胞中的T细胞,并促进集落刺激因子的产生。而酸性多糖也表现出比中性多糖更好的肠道免疫调节活性。吲哚胺-2,3-二氧化酶(indoleamine 2,3-dioxygenase,IDO)是一种通过犬嘌呤途径氧化分解色氨酸的限速酶,是抗肿瘤免疫治疗中小分子药物开发的潜在目标。IDO可在肿瘤微环境中通过与许多肿瘤相关的自发炎症和T细胞激活而被诱导。Liu等[55]研究发现,苍术内酯Ⅰ可以通过下调Toll样受体4/髓样分化蛋白2复合物(toll-like receptor 4/myeloid differentiation 2 complex,TLR4/MD-2)的表达,抑制人卵巢癌细胞(EOCSKOV3)中髓样分化主要反应蛋白88(myeloid differentiation primary response protein 88,MyD88)、NF-κB、Akt和IDO1的信号通路的活化,从而减少白细胞介素-6(interleukin-6,IL-6)、转化生长因子-β1(transforming growth factor beta 1,TGF-β1)、VEGF和白细胞介素-17A(interleukin-17A,IL-17A)等促进肿瘤免疫逃逸的因子的分泌。同时,还可以降低调节性T细胞(Treg细胞)在肿瘤微环境中的比例,改善T淋巴细胞受到EOCSKOV3细胞上清液抑制而导致的增殖反应降低和抗肿瘤细胞毒性减弱。Liu等[56]研究发现,苍术内酯Ⅲ可以通过直接结合JAK3蛋白,从而抑制γ-干扰素(interferon gamma,IFN-γ)触发的JAK3/STAT3通路,从而达到抑制IDO激活的目的。 苍术抗肿瘤成分的潜在分子机制见图2。对苍术抗肿瘤有效成分及其抗肿瘤作用进行归纳总结,见表2。 图片 图片 3 联合用药 西医治疗肿瘤的常用手段有手术切除、药物化疗和高能射线放疗等,这些手段去除肿瘤西医的治疗方式更为直接,适合前期控制病情,化疗药物虽然能够杀死肿瘤细胞,但同时也伴有严重的副作用,影响患者的生活质量和治疗效果。中药具有不良反应小、安全性高的特点,因此中药与化疗药物的联合应用被广泛关注和探索[57]。 阿帕替尼是全球第一个在晚期胃癌被证实安全有效的小分子抗血管生成靶向药物,也是晚期胃癌标准化疗失败后,明显延长生存期的单药。Zhou等[58] 分析了不同苍术多糖提取方法的影响。比较了热水浸提法、超声浸提法和酶浸提法提取苍术多糖的得率、总糖含量、相对分子质量分布、单糖组成、并测定苍术多糖与阿帕替尼的协同活性。结果发现其中超声浸提法表现出最强的协同作用。这也与超声浸提的苍术多糖相对分子质量小、β-构型高、半乳糖含量高的事实相一致。Srijiwangsa等[59]发现,β-桉叶醇可以通过抑制胆管癌细胞和细胞裂解物中的NAD(P)H醌氧化还原酶1[NAD(P)H quinonedehydrogenase 1,NQO1]的活性和蛋白表达,增强氟尿嘧啶和多柔比星对细胞迁移的细胞毒性活性和抑制活性。Mai等[60]将不同浓度的苍术内酯I、硼替佐米以及硼替佐米+苍术内酯I作用于U266细胞结果研究发现,苍术内酯可以调节JAK2/STAT3通路上的IL-6、JAK2、STAT3等基因表达抑制U266肿瘤细胞的增殖和促进其凋亡并呈剂量依赖性,并能与硼替佐米产生协同作用,当苍术内酯I与硼替佐米联合使用时,可显著增强对U266细胞增殖的抑制作用。 紫杉醇是第一个获得批准的草药衍生化疗药物[61]。并且作为一种已知的Toll受体4配体(toll-like receptor 4 ligand,TLR4),可激活TLR4/MyD88依赖性途径,该通路介导了上皮性卵巢癌的化学耐药性和肿瘤进展。苍术内酯I是一种新型TLR4拮抗剂,通过干扰紫杉醇与人白细胞膜TLR4的结合,来抑制TLR4信号传导。Huang等[62]研究发现苍术内酯-I可以减弱紫杉醇诱导的IL-6、VEGF和存活蛋白的蛋白表达,并增强MyD88(+)EOC人卵巢癌细胞的早期凋亡和生长抑制;苍术内酯I被发现更加亲和人髓样分化蛋白2(myeloid differentiation 2,MD-2)的疏水囊,并通过对接模拟与紫杉醇的结合位点部分重叠,这表明苍术内酯-I可能阻断MyD88(+)EOC细胞中MD-2介导的TLR4/MyD88依赖性紫杉醇信号传导。因此,苍术内酯-I可以通过阻断MD-2介导的TLR4/MyD88信号传导,显著提高MyD88(+)EOC细胞对紫杉醇的反应。 结缔组织生长因子(connective Tissue Growth Factor,CTGF)是一种多功能信号调节剂,可通过调节细胞增殖、迁移、侵袭、耐药性和EMT来促进癌症的发生、进展和转移。CTGF还参与大多数节点的肿瘤微环境,包括血管生成、炎症和肿瘤相关成纤维细胞(cancer-associated fibroblasts,CAFs)激活[63]。Wang等[64]研究发现,苍术内酯-I可以下调三阴性乳腺癌细胞中CTGF的表达和分泌。除了通过CTGF抑制三阴性乳腺癌细胞迁移外,苍术内酯-I还下调了成纤维细胞中CTGF的表达,降低了乳腺癌细胞将成纤维细胞转化为CAFs的能力,从而增加了三阴性乳腺癌细胞对紫杉醇的敏感性。在小鼠肿瘤模型中,发现苍术内酯-I治疗可以增强紫杉醇对肿瘤的化疗作用,减少肿瘤向肺和肝的转移。在用苍术内酯-I与紫杉醇联合治疗的小鼠中,源自接种肿瘤的原代培养的成纤维细胞表达相对较低水平的CAFs标志物。 研究表明了苍术内酯-I可以通过阻断CTGF表达和成纤维细胞活化来使三阴性乳腺癌细胞对紫杉醇敏感,还可以通过阻断MD-2介导的TLR4/MyD88信号传导,显著提高肿瘤细胞对紫杉醇的反应并。这些机制有助于未来研究以确定苍术内酯I在临床环境中的价值。对苍术化学成分联合治疗归纳总结,见表3。 图片 4 结语与展望 苍术中含有多种抗肿瘤成分,其中多为倍半萜类成分,如苍术酮、苍术素和苍术内酯等,这些成分多是通过调控PI3K/Akt/mTOR通路来发挥抗肿瘤的作用,但作用靶点与方式却各不相同。例如苍术内酯主要通过降低Akt的磷酸化水平、上调Bax和Bad蛋白表达、增加脂质磷酸酶(PTEN)活性来抑制该通路进而诱导肿瘤细胞凋亡[20];β-桉叶醇能通过激活p27抑制cyclinD1和CDK4蛋白表达最终导致细胞周期停滞于G1期[19]。这些成分通过多途径、多靶点影响肿瘤细胞的生存、运动、代谢和迁移进而共同发挥抗肿瘤作用。正因为其作用机制的不同,使其各有效成分对不同肿瘤的作用具有一定特异性。因此苍术抗肿瘤活性成分联合化疗药物减副增效在科学研究及临床用药时可根据其作用机制进行选择。目前关于苍术化合物对肿瘤细胞的研究还存在一些不足之处,如缺乏对不同肿瘤细胞类型和不同剂量的系统比较、缺乏对苍术化合物与其他药物或放化疗的协同作用的评价,以及缺乏对苍术化合物在体内代谢和药效学的深入分析等。 因此,今后还需要加强对苍术化合物抗肿瘤作用的基础和临床研究。后续可以根据苍术有效成分的抗肿瘤作用机制,筛选出具有最强抗肿瘤活性和最低毒性的化合物,作为候选药物进行进一步的优化和改造,提高其药效和安全性;分析苍术中有效成分的药代动力学特征,研究其在体内的吸收、分布、代谢和排泄等过程,确定其最佳的给药途径、剂量和方案,减少其不良反应和药物相互作用;根据苍术中有效成分的药效学特征,研究其对不同类型、分期和分子标志物的肿瘤细胞的作用差异,确定其最适合的治疗对象和指标,提高其个体化和精准化的治疗效果;根据苍术有效成分的协同增效或拮抗作用,探索其与其他抗癌药物或放化疗的联合应用,实现其对肿瘤细胞的多靶点、多途径和多机制的综合干预,增强其抗肿瘤效能和克服肿瘤耐药性,以期为开发新型的抗肿瘤药物提供更多的选择和可能性。 苍术与化疗药物的联合应用被广泛关注和探索。作为苍术的主要成分,现有研究已表明倍半萜类具有显著的抗肿瘤活性,其与化疗药物的联合临床用药有着巨大的潜力。但倍半萜类化合物分子结构中含有多个疏水基团,导致它们的极性较低,难以与水分子形成氢键或静电相互作用,在水中的溶解度小、生物利用度低。随着现代药物研究技术的现代化和多学科的交叉融合,这些问题也可以通过引入基团、采用纳米技术制备纳米载体、采用共晶技术制备倍半萜类化合物的共晶体等方式来提高其水溶性,进而增强其生物利用度。这些技术在药物化学领域已比较成熟,也已逐步应用于临床药物的开发。例如,抗疟活性药物青蒿素同样具有水溶性差应用困难的问题,通过引入羧酸基团,显著提高了其水溶性和生物利用度[65-66]; 此外,共晶体可以改变倍半萜类化合物的晶型和晶格参数,从而降低其结晶度和熔点,增加其自由能和溶解度[67]。苍术内酯也可通过与尼可替尼(一种具有较高水溶性的抗肿瘤药物)制备共晶体,可以显著提高其水溶性。因此,苍术抗肿瘤有效成分和化疗药物的联合用药在临床环境中的开发和应用具有很高的研究价值。 苍术作为中医临床常用的化湿药。其药性辛、苦、温,归脾、胃、肝经,其苦温燥湿,可以去湿浊、辛温健脾以和脾胃,多用于湿
肿瘤是指体内细胞的异常增生,可以是良性的或恶性的。良性肿瘤(例如息肉)生长缓慢且通常局限在一个区域,不会侵犯周围组织或扩散到其他部位。恶性肿瘤(即癌症)具有侵袭性,可以快速生长并通过血液或淋巴系统扩散到其他身体部位,形成远处转移。癌症是一种严重威胁人类健康和生命的疾病,2020年全球有1 930万新增癌症病例和1 000万癌症死亡病例,且我国癌症发病率和死亡率均位居全球第一[1]。最常见的癌症类型是乳腺癌、肺癌、结直肠癌和前列腺癌。因此,寻找新的抗肿瘤药物,阐明抗肿瘤药物的分子机制,是解决当前临床肿瘤治疗难点的有效策略。中药具有多种有效成分,因其不良反应低、多靶点、多通路等优点,已成为抗肿瘤药物开发的重要来源和研究热点[2]。目前,常规的肿瘤症治疗方法为手术、放射治疗和化学治疗等,但这些方法往往伴随着较大的不良反应和毒性,而且对某些难治性或复发性肿瘤效果不佳[3]。因此,寻找有效、低毒的抗肿瘤药物是当前临床研究的重要方向。 苍术是一种常用的中药材,分为茅苍术Atractylodes lancea (Thunb.) DC.和北苍术A. chinensis (DC.) Koidz.,分别来源于菊科植物茅苍术或北苍术的干燥根茎。苍术具有燥湿健脾、祛风散寒的功效,在《神农本草经》中列为上品[4]。近年来,苍术在抗微生物、抗炎、抗肿瘤、免疫调节、调节消化系统、心血管系统和神经系统等方面的药理作用受到了广泛关注。苍术中含有挥发油、多糖、倍半萜类、聚乙炔类等[5]多种化学成分。其中一些成分已经被证实具有抑制或杀伤多种肿瘤细胞的能力,其作用机制涉及诱导凋亡、抑制增殖、迁移、侵袭和转移,以及调控免疫功能等方面[6]。然而,苍术中的抗肿瘤活性成分及其作用机制尚未完全明确,需要进一步深入地探索和验证。本文通过整理国内外研究文献,对苍术活性成分、苍术与其他药物联合抗肿瘤及其分子机制进行总结,探讨苍术在抗肿瘤方面的应用规律和思路,为苍术资源的开发利用以及抗肿瘤临床疗法的研究提供理论参考。 1 苍术主要化学成分 茅苍术与北苍术化学成分相似,药理作用也较为相似,目前已从苍术中分离出多种化学成分,主要含有包括萜类、聚乙烯炔类、有机酸类、糖苷类化合物等[7-8]。苍术主要抗肿瘤化学成分,见图1。茅苍术与北苍术中主要化学成分如表1所示。 图片 图片 2 苍术的抗肿瘤机制 苍术中含有苍术内酯Ⅰ、Ⅱ、Ⅲ、苍术酮、β-桉叶醇和苍术素等有效成分,这些成分不仅可以抗炎、抗氧化、抗菌、保肝、降血糖,还可以抗肿瘤[14-15]。近年来,苍术及其有效成分对肿瘤的抑制作用受到了广泛的关注。研究发现,苍术有效成分对多种肿瘤细胞都有抑制作用,可以通过多种途径和机制影响肿瘤细胞的生长、迁移、侵袭和血管生成,诱导肿瘤细胞的凋亡和自噬,调节肿瘤微环境和免疫系统。 2.1 抑制肿瘤细胞增殖 肿瘤是由于细胞增殖失控而形成的一种疾病[16]。细胞周期是细胞增殖的基本过程,由细胞周期蛋白(cyclin,CCN)和细胞周期蛋白依赖性激酶(cyclin-dependent kinase,CDK)复合物共同调控[17]。干预细胞周期是抑制肿瘤发展的有效策略之一[18]。Kotawong等[19]发现,苍术中的苍术素、苍术内酯I和β-桉叶醇等有效成分可以通过影响肿瘤细胞周期的不同阶段来抑制肿瘤细胞的增殖。这些成分可以通过抑制磷脂酰肌醇-3-羟激酶(phosphatidylinositol 3-hydroxy kinase,PI3K)、磷酸化蛋白激酶B(protein kinase B,AKT)和哺乳动物雷帕霉素靶蛋白(mammalian target of rapamycin,mTOR)信号通路来诱导肿瘤细胞在G1期停滞;Yu等[20]发现苍术内酯I通过上调周期蛋白依赖性激酶抑制剂1A(cyclin-dependent kinase inhibitor 1A,p21)和下调cyclinB1、CDK1和细胞分裂周期25C蛋白(cell division cyclin25,Cdc25c)等关键分子来抑制肿瘤细胞在G2/M期的进入,在动物模型中,苍术内酯I可以显著抑制膀胱癌的生长,且无明显不良反应。Zhang等[21]实验发现苍术内酯Ⅱ可以通过改变结直肠癌细胞内的蛋白表达从而抑制结直肠癌细胞的增殖和活性,并且还显著增强了结直肠癌细胞的化疗敏感性。Pongsakorn等[22]发现,苍术提取物可以通过抑制细胞外信号调节激酶信号级联(ERK-signaling cascade,ERK)信号通路来抑制胆管癌细胞的增殖。ERK信号通路是一种重要的细胞内信号转导机制,参与调节细胞生长、分化和凋亡等过程。苍术提取物可以下调ERK及其下游分子的表达,从而抑制胆管癌细胞的生长和增殖,不同类型的胆管癌细胞对苍术提取物的敏感度不同,其中人胆管HuCCT-1癌细胞最为敏感。 2.2 诱导肿瘤细胞凋亡 细胞凋亡是一种程序性细胞死亡形式,它通过限制细胞的增殖和分化来维持组织稳态或去除潜在的有害细胞[23]。目前已知的细胞凋亡途径主要有3种,即外源性途径(死亡受体介导)、内源性途径(线粒体介导)和内质网途径。其中,线粒体途径是最重要的一种,它涉及线粒体外膜透化(outer mitochondrial membrane,MOMP)、细胞色素C释放和半胱天冬酶(cysteine aspartic acid protease,Caspase)激活[24]。多项研究发现,苍术酮可以通过降低线粒体膜电位、提高活性氧水平、抑制B细胞淋巴瘤-2基因(B-cell lymphoma-2,Bcl-2)表达、促进BCL2-相关X蛋白(BCL2-associated X protein,Bax)裂解和Caspase-3表达[25],以及下调PI3K/AKT/mTOR信号通路来诱导肿瘤细胞凋亡[26]。Narahara等[27]研究表明,β-桉叶醇和苍术内酯Ⅲ[27]可以通过增加Caspase-3、Caspase-8、Caspase-9和Bax等凋亡相关蛋白的表达、下调Bcl-2表达、释放细胞色素C和降低线粒体膜电位来诱导胆管癌细胞凋亡。此外,Li等[28]使用β-桉叶醇处理的白血病HL60细胞,发现β-桉叶醇可以通过激活c-JunN端激酶(c-Jun N-terminal kinase,JNK)丝裂原活化蛋白激酶(mitogen-activated protein kinase,MAPK)信号通路来诱导白血病HL60细胞凋亡。Li等[29]研究发现,苍术素可以通过降低Bcl-2表达、激活p53肿瘤蛋白(p53 tumor protein,p53)、Bax和Caspase-3、-8、-9等凋亡因子来诱导人乳腺癌MCF-7细胞凋亡,并表现出浓度依赖的毒性效应。Li等[30]研究表明,苍术内酯I和苍术内酯Ⅱ[31]可以通过与对两面针激酶2(Janus kinase 2,JAK2)直接相互作用而负调节信号传导及转录激活因子3(signal transducer and activator of transcription 3,STAT3)磷酸化,从而抑制其活化,进而导致糖酵解的抑制和结肠、直肠癌细胞凋亡的诱导。 2.3 抑制肿瘤细胞转移 肿瘤细胞转移是指肿瘤细胞通过血液循环从原发部位转移到其他部位的过程,这是癌症治疗的难点,也是癌症死亡的主要原因[32]。上皮间质转化(epithelial-mesenchymal transition,EMT)是一种与癌症发生相关的细胞程序,它使癌细胞具有移动性、侵袭性和抗凋亡能力,从而促进转移。苍术的一些活性成分具有抑制肿瘤细胞转移的潜在作用,其机制可能涉及对EMT的调控[33]。Acharya等[34]研究发现,β-桉叶醇可以改变EMT相关标志物的表达,从而抑制结肠癌细胞的增殖、迁移和侵袭。同时它还可以影响PI3K、AKT、p38丝氨酸/苏氨酸蛋白激酶(p38 mitogen-activated protein kinase,p38MAPK)信号通路,以及肺癌细胞中的活性氧水平,从而降低癌细胞的黏附和迁移能力[35]。麦静愔等[36]发现苍术酮可以通过抑制EMT过程等途径抑制肿瘤细胞的迁移和侵袭能力,此外,苍术酮还可以通过下调基质金属蛋白酶(matrix metalloproteinase,MMP)的表达从而抑制肿瘤细胞的迁移和侵袭能力。MMP是一类能够降解细胞外基质(extracellular matrix,ECM)的锌依赖性内肽酶,在癌症进展中的作用与它们参与ECM降解以及黏附和细胞骨架蛋白、生长因子、趋化因子的调节和加工有关[37]。且有动物实验表明,苍术酮可以明显抑制肝癌生长,没有明显的毒性。Zhong等[38]在观察了苍术多糖在U-2 OS人骨肉瘤细胞中对内皮细胞选择素(endothelial cell selectin,E-Selectin)和路易斯X三糖(Lewis-X Trisaccharide,LacCer Lex)的影响,发现苍术多糖可通过降低U-2 OS细胞上的E-Selectin抑制U-2 OS细胞对人脐静脉内皮细胞HUVECs的黏附、迁移和侵袭。肿瘤相关巨噬细胞(tumor-associated macrophages,TAMs)在促进肿瘤转移中发挥重要作用,Zhang等[39]发现苍术内酯II可以有效抑制肿瘤细胞极化,从而抑制肺癌细胞在体内和体外的转移。铁死亡是一种新的细胞死亡模式,其特征是铁过载导致脂质过氧化而导致膜损伤,过度的铁死亡会影响肿瘤的转移,从而抑制肿瘤的进展[40]。He等[41]发现,苍术素可通过抑制谷胱甘肽过氧化物酶4(glutathione peroxidase 4,GPX4)和铁蛋白轻链(ferritin light chain,FTL)的表达,以及上调酰基辅酶A合成酶长链家族成员4(acyl-CoA synthetase long-chain family member 4,ACSL4)和转铁蛋白受体(transferrin receptor,TFR1)的表达来诱导肝癌HCCM细胞的铁死亡。 2.4 诱导肿瘤细胞自噬 细胞自噬是一种分解代谢通路,能清除不必要的或功能失调的细胞成分并回收代谢底物[42]。目前已知有3种主要的细胞死亡方式:细胞凋亡(Ⅰ型)、自噬性细胞死亡(Ⅱ型)和坏死(Ⅲ型)。自噬性细胞死亡是指自噬过程中产生的自噬体过多或过大,导致细胞质溶解和细胞死亡。自噬体是由双层膜包裹的囊泡,内含被降解的细胞器和蛋白质。微管相关蛋白1轻链3(microtubule-associated protein 1 light chain 3,LC3)是自噬体形成的关键标志物,它以微管相关蛋白1A/1B-轻链3(microtubule-associated protein 1 light chain 3,LC3-I)和微管相关蛋白1轻链3的脂化形式(lipidated form of microtubule-associated protein 1 light chain 3,LC3-Ⅱ)2种形式存在,LC3-Ⅰ转化为LC3-Ⅱ是自噬体形成的必要步骤[43-44]。Li等[29]使用苍术素处理乳腺癌MCF-7细胞时发现,苍术素可以增加了LC3Ⅰ向其脂化形式的LC3Ⅱ的转化,并增加了苄氯素1(beclin-1,BECN1)的表达,下调了人乳腺癌MCF-7细胞中的p62蛋白(p62 protein,p62)表达,改变凋亡和自噬相关生物标志物。Acharya等[45]研究发现,苍术素通过调节PI3K、AKT、mTOR、p38MAPK信号通路的活性,可以诱导胆管癌HuCCT-1细胞发生自噬,并抑制其生长、迁移和侵袭,SB202190(p38MAPK诱导剂)和3-MA(p38MAPK抑制剂)分别显著增加和降低苍术素诱导的自噬速率。 2.5 抑制肿瘤血管生成 血管生成本身不会导致恶性肿瘤的形成,但可以为肿瘤的生长和转移提供条件。肿瘤在发展到一定阶段后,需要依赖新生血管来满足其对氧气和营养的增加的需求,以及排除代谢废物,因此,抑制血管生成是一种有效的抗肿瘤策略[46]。血红素加氧酶1(heme oxygenase 1,HO-1)是一种在肿瘤组织中高表达的酶,它可以促进肿瘤的血管生成和抗氧化应激,为肿瘤细胞提供生存优势。因此,抑制HO-1的表达或活性是治疗肿瘤的另一种有效策略之一。Mathema等[47]研究发现,苍术素可以抑制胆管癌CL6肿瘤细胞的集落形成和伤口愈合能力,其机制与抑制HO-1的表达、下调信号转导及转录激活蛋白1/3(signal transducer and activator of transcription 1/3,STAT1/3)和核因子κB(nuclear factor kappa-B,NF-κB)的信号通路有关。β-桉叶醇也具有抑制胆管癌细胞中HO-1的表达的能力,其机制与浓度依赖性地抑制STAT1/3和NF-κB信号通路有关[48]。β-桉叶醇还可以通过抑制生长因子信号通路中的环磷腺苷效应元件结合蛋白(cyclic-AMP response binding protein,CREB)激活来阻断血管生成,从而抑制肿瘤的发展[49]。Tsuneki等[50]有动物实验表明,β-桉叶醇可以通过激活丝裂原活化蛋白激酶(mitogen-activated protein kinase,MAPK)来刺激大鼠嗜铬细胞瘤细胞中的神经突生长,且β-桉叶醇还表现出了体外和体内的抗血管生成活性,其阻断了由碱性成纤维细胞生长因子(basic fibroblast growth factor,bFGF)或血管内皮生长因子(vascular endothelial growth factor,VEGF)诱导的人脐静脉内皮细胞(human umbilical vein endothelial cell,HUVEC)中CREB蛋白的磷酸化,从而抑制bFGF刺激的HUVEC迁移和HUVEC在基质胶中的管形成。同时,它还能显著降低小鼠皮下植入的Matrigel栓塞和小鼠佐剂诱导的肉芽肿中的血管生成[51]。 2.6 免疫调节作用 随着肿瘤的发生和发展,或在接受化疗、放疗等治疗的过程中,肿瘤患者机体免疫力的显著下降。因此,调节或刺激机体免疫能力,可能是一种有效的主动抗癌策略。免疫治疗作为一种新型的抗癌手段,已经引起了广泛的关注和研究[52]。巨噬细胞是机体内重要的免疫细胞,在机体免疫中发挥着重要的作用[53]。Qin等[54]从苍术中分离得到两种多糖成分:中性多糖和酸性多糖。研究表明,酸性多糖能够显著地刺激小鼠单核巨噬细胞白血病细胞(RAW264.7)细胞的增殖、吞噬能力、NO产生和细胞因子分泌,并且呈现出剂量相关性,而中性多糖则相对较弱。此外,中性多糖和酸性多糖均能够激活淋巴结Peyers patch细胞中的T细胞,并促进集落刺激因子的产生。而酸性多糖也表现出比中性多糖更好的肠道免疫调节活性。吲哚胺-2,3-二氧化酶(indoleamine 2,3-dioxygenase,IDO)是一种通过犬嘌呤途径氧化分解色氨酸的限速酶,是抗肿瘤免疫治疗中小分子药物开发的潜在目标。IDO可在肿瘤微环境中通过与许多肿瘤相关的自发炎症和T细胞激活而被诱导。Liu等[55]研究发现,苍术内酯Ⅰ可以通过下调Toll样受体4/髓样分化蛋白2复合物(toll-like receptor 4/myeloid differentiation 2 complex,TLR4/MD-2)的表达,抑制人卵巢癌细胞(EOCSKOV3)中髓样分化主要反应蛋白88(myeloid differentiation primary response protein 88,MyD88)、NF-κB、Akt和IDO1的信号通路的活化,从而减少白细胞介素-6(interleukin-6,IL-6)、转化生长因子-β1(transforming growth factor beta 1,TGF-β1)、VEGF和白细胞介素-17A(interleukin-17A,IL-17A)等促进肿瘤免疫逃逸的因子的分泌。同时,还可以降低调节性T细胞(Treg细胞)在肿瘤微环境中的比例,改善T淋巴细胞受到EOCSKOV3细胞上清液抑制而导致的增殖反应降低和抗肿瘤细胞毒性减弱。Liu等[56]研究发现,苍术内酯Ⅲ可以通过直接结合JAK3蛋白,从而抑制γ-干扰素(interferon gamma,IFN-γ)触发的JAK3/STAT3通路,从而达到抑制IDO激活的目的。 苍术抗肿瘤成分的潜在分子机制见图2。对苍术抗肿瘤有效成分及其抗肿瘤作用进行归纳总结,见表2。 图片 图片 3 联合用药 西医治疗肿瘤的常用手段有手术切除、药物化疗和高能射线放疗等,这些手段去除肿瘤西医的治疗方式更为直接,适合前期控制病情,化疗药物虽然能够杀死肿瘤细胞,但同时也伴有严重的副作用,影响患者的生活质量和治疗效果。中药具有不良反应小、安全性高的特点,因此中药与化疗药物的联合应用被广泛关注和探索[57]。 阿帕替尼是全球第一个在晚期胃癌被证实安全有效的小分子抗血管生成靶向药物,也是晚期胃癌标准化疗失败后,明显延长生存期的单药。Zhou等[58] 分析了不同苍术多糖提取方法的影响。比较了热水浸提法、超声浸提法和酶浸提法提取苍术多糖的得率、总糖含量、相对分子质量分布、单糖组成、并测定苍术多糖与阿帕替尼的协同活性。结果发现其中超声浸提法表现出最强的协同作用。这也与超声浸提的苍术多糖相对分子质量小、β-构型高、半乳糖含量高的事实相一致。Srijiwangsa等[59]发现,β-桉叶醇可以通过抑制胆管癌细胞和细胞裂解物中的NAD(P)H醌氧化还原酶1[NAD(P)H quinonedehydrogenase 1,NQO1]的活性和蛋白表达,增强氟尿嘧啶和多柔比星对细胞迁移的细胞毒性活性和抑制活性。Mai等[60]将不同浓度的苍术内酯I、硼替佐米以及硼替佐米+苍术内酯I作用于U266细胞结果研究发现,苍术内酯可以调节JAK2/STAT3通路上的IL-6、JAK2、STAT3等基因表达抑制U266肿瘤细胞的增殖和促进其凋亡并呈剂量依赖性,并能与硼替佐米产生协同作用,当苍术内酯I与硼替佐米联合使用时,可显著增强对U266细胞增殖的抑制作用。 紫杉醇是第一个获得批准的草药衍生化疗药物[61]。并且作为一种已知的Toll受体4配体(toll-like receptor 4 ligand,TLR4),可激活TLR4/MyD88依赖性途径,该通路介导了上皮性卵巢癌的化学耐药性和肿瘤进展。苍术内酯I是一种新型TLR4拮抗剂,通过干扰紫杉醇与人白细胞膜TLR4的结合,来抑制TLR4信号传导。Huang等[62]研究发现苍术内酯-I可以减弱紫杉醇诱导的IL-6、VEGF和存活蛋白的蛋白表达,并增强MyD88(+)EOC人卵巢癌细胞的早期凋亡和生长抑制;苍术内酯I被发现更加亲和人髓样分化蛋白2(myeloid differentiation 2,MD-2)的疏水囊,并通过对接模拟与紫杉醇的结合位点部分重叠,这表明苍术内酯-I可能阻断MyD88(+)EOC细胞中MD-2介导的TLR4/MyD88依赖性紫杉醇信号传导。因此,苍术内酯-I可以通过阻断MD-2介导的TLR4/MyD88信号传导,显著提高MyD88(+)EOC细胞对紫杉醇的反应。 结缔组织生长因子(connective Tissue Growth Factor,CTGF)是一种多功能信号调节剂,可通过调节细胞增殖、迁移、侵袭、耐药性和EMT来促进癌症的发生、进展和转移。CTGF还参与大多数节点的肿瘤微环境,包括血管生成、炎症和肿瘤相关成纤维细胞(cancer-associated fibroblasts,CAFs)激活[63]。Wang等[64]研究发现,苍术内酯-I可以下调三阴性乳腺癌细胞中CTGF的表达和分泌。除了通过CTGF抑制三阴性乳腺癌细胞迁移外,苍术内酯-I还下调了成纤维细胞中CTGF的表达,降低了乳腺癌细胞将成纤维细胞转化为CAFs的能力,从而增加了三阴性乳腺癌细胞对紫杉醇的敏感性。在小鼠肿瘤模型中,发现苍术内酯-I治疗可以增强紫杉醇对肿瘤的化疗作用,减少肿瘤向肺和肝的转移。在用苍术内酯-I与紫杉醇联合治疗的小鼠中,源自接种肿瘤的原代培养的成纤维细胞表达相对较低水平的CAFs标志物。 研究表明了苍术内酯-I可以通过阻断CTGF表达和成纤维细胞活化来使三阴性乳腺癌细胞对紫杉醇敏感,还可以通过阻断MD-2介导的TLR4/MyD88信号传导,显著提高肿瘤细胞对紫杉醇的反应并。这些机制有助于未来研究以确定苍术内酯I在临床环境中的价值。对苍术化学成分联合治疗归纳总结,见表3。 图片 4 结语与展望 苍术中含有多种抗肿瘤成分,其中多为倍半萜类成分,如苍术酮、苍术素和苍术内酯等,这些成分多是通过调控PI3K/Akt/mTOR通路来发挥抗肿瘤的作用,但作用靶点与方式却各不相同。例如苍术内酯主要通过降低Akt的磷酸化水平、上调Bax和Bad蛋白表达、增加脂质磷酸酶(PTEN)活性来抑制该通路进而诱导肿瘤细胞凋亡[20];β-桉叶醇能通过激活p27抑制cyclinD1和CDK4蛋白表达最终导致细胞周期停滞于G1期[19]。这些成分通过多途径、多靶点影响肿瘤细胞的生存、运动、代谢和迁移进而共同发挥抗肿瘤作用。正因为其作用机制的不同,使其各有效成分对不同肿瘤的作用具有一定特异性。因此苍术抗肿瘤活性成分联合化疗药物减副增效在科学研究及临床用药时可根据其作用机制进行选择。目前关于苍术化合物对肿瘤细胞的研究还存在一些不足之处,如缺乏对不同肿瘤细胞类型和不同剂量的系统比较、缺乏对苍术化合物与其他药物或放化疗的协同作用的评价,以及缺乏对苍术化合物在体内代谢和药效学的深入分析等。 因此,今后还需要加强对苍术化合物抗肿瘤作用的基础和临床研究。后续可以根据苍术有效成分的抗肿瘤作用机制,筛选出具有最强抗肿瘤活性和最低毒性的化合物,作为候选药物进行进一步的优化和改造,提高其药效和安全性;分析苍术中有效成分的药代动力学特征,研究其在体内的吸收、分布、代谢和排泄等过程,确定其最佳的给药途径、剂量和方案,减少其不良反应和药物相互作用;根据苍术中有效成分的药效学特征,研究其对不同类型、分期和分子标志物的肿瘤细胞的作用差异,确定其最适合的治疗对象和指标,提高其个体化和精准化的治疗效果;根据苍术有效成分的协同增效或拮抗作用,探索其与其他抗癌药物或放化疗的联合应用,实现其对肿瘤细胞的多靶点、多途径和多机制的综合干预,增强其抗肿瘤效能和克服肿瘤耐药性,以期为开发新型的抗肿瘤药物提供更多的选择和可能性。 苍术与化疗药物的联合应用被广泛关注和探索。作为苍术的主要成分,现有研究已表明倍半萜类具有显著的抗肿瘤活性,其与化疗药物的联合临床用药有着巨大的潜力。但倍半萜类化合物分子结构中含有多个疏水基团,导致它们的极性较低,难以与水分子形成氢键或静电相互作用,在水中的溶解度小、生物利用度低。随着现代药物研究技术的现代化和多学科的交叉融合,这些问题也可以通过引入基团、采用纳米技术制备纳米载体、采用共晶技术制备倍半萜类化合物的共晶体等方式来提高其水溶性,进而增强其生物利用度。这些技术在药物化学领域已比较成熟,也已逐步应用于临床药物的开发。例如,抗疟活性药物青蒿素同样具有水溶性差应用困难的问题,通过引入羧酸基团,显著提高了其水溶性和生物利用度[65-66]; 此外,共晶体可以改变倍半萜类化合物的晶型和晶格参数,从而降低其结晶度和熔点,增加其自由能和溶解度[67]。苍术内酯也可通过与尼可替尼(一种具有较高水溶性的抗肿瘤药物)制备共晶体,可以显著提高其水溶性。因此,苍术抗肿瘤有效成分和化疗药物的联合用药在临床环境中的开发和应用具有很高的研究价值。 苍术作为中医临床常用的化湿药。其药性辛、苦、温,归脾、胃、肝经,其苦温燥湿,可以去湿浊、辛温健脾以和脾胃,多用
[b][b][font=&][size=18px]会议咨询:[font=inherit]顾成刚13621995193(微信同号)[/font][/size][/font][/b][font=&][size=18px][color=#404040]2022深圳细胞产业大会[/color][/size][size=18px][color=#404040]第九届(深圳)细胞与肿瘤精准医疗高峰论坛[/color][/size][size=18px][color=#404040]2022年8月深圳 11月 武汉[/color][/size][/font][font=&][size=18px]深圳会议时间:2022年8月21-22日[size=16px][/size][/size][/font][font=&][size=18px][size=16px]深圳会议地点:深圳湾万丽酒店(深圳市南山区科技南路18号)[/size][/size][/font][font=&][size=18px][size=16px][/size][/size][size=18px][color=#404040][/color][/size][size=18px][color=#404040]同期举办:[/color][/size][size=18px][color=#404040]细胞与基因治疗前沿技术应用峰会 外泌体技术转化与疾病研讨会[/color][/size][size=18px][color=#404040]单细胞多组学研究与临床应用峰会 3D细胞培养与类器官临床应用峰会[/color][/size][/font][color=#404040]细胞外囊泡前沿与转化峰会[/color][color=#404040][img]https://img-user-qn.hudongba.com/upload/_oss/userarticleimg/202207/28/31658988346866_article3_1579.png?image/auto-orient,1/quality,q_80[/img][/color][color=#404040]招展联系人:顾先生13621995193(微信Wechat)[/color][size=14px][color=#404040]大会概况:[/color][color=#404040]2022细胞产业大会 2022第九届(深圳)细胞与肿瘤精准医疗高峰论坛将于8月在深圳举办,本次峰会紧密围绕政策规范、监管、工艺与产业化进展、细胞与基因治疗、外泌体临床研究与疾病治疗、外泌体临床检验与肿瘤免疫治疗、细胞外囊泡领域的机制研究、体外诊断及疾病治疗、单细胞多组学、单细胞测序、3D细胞培养与类器官、溶瘤病毒药物的开发与产业转化、干细胞临床前研究与临床应用转化、干细胞存储与治疗、肿瘤免疫治疗、通用型CAR-T细胞治疗、基因治疗及溶瘤病毒、实体瘤治疗及药物开发、临床研究与治疗进展等话题,特邀来自国家药品审评监管机构、科研院所、医疗机构、创新药企、生物治疗、生物技术和服务企业、产业链上下游企业、产业园区、投资机构、行业协会等多位权威专家与产业先锋进行分享交流及产品展示。组委会竭诚搭建优质对话合作平台,诚邀您八月深圳相聚,共襄盛会![/color][color=#404040]近年来,现代生命科学与生物技术取得了一系列重要进展和重大突破,尤其是以干细胞、免疫细胞为核心的细胞治疗技术更是迅猛发展,在多种难治性疾病的临床研究上获得了许多成绩,在未来展现出了巨大的应用前景细胞治疗受到前所未有的重视,国家和地方层面也密集出台相关政策,支持干细胞、免疫细胞研究的发展。[/color][color=#404040]2009年单细胞测序技术强势问世,发展至今,单细胞测序技术已经在肿瘤、临床诊断、免疫学、微生物学、神经科学等领域占有重要的应用地位,是目前研究和应用的点。研究范围也不再只是基因组、转录组学,而扩展到了表观基因组、空间转录组学、代谢组、免疫组、蛋白组谱系。这些“多组学”技术允许研究人员更仔细地观察细胞之间的异质性,更清楚地识别特定细胞及其功能。[/color][color=#404040]细胞与基因治疗改变了人类治疗遗传疾病和疑难杂症的方式,并正在撬动整个制药生态圈。在各种适应症需求的推动下,细胞与基因治疗快速发展,多种细胞免疫疗法、干细胞疗法、基于腺相关病毒及慢病毒载体的基因疗法相继问世,为复发难治性肿瘤及严重的基因遗传缺陷类疾病提供了重要的治疗选择。随着CAR-T免疫细胞疗法在国际以及国内获批上市,细胞和基因疗法进入了全新的赛道,整个行业进入了技术突破和产业化的快速演进。[/color][color=#404040]2022细胞产业大会 2022第九届(深圳)细胞与肿瘤精准医疗高峰论坛将于8月在深圳举办,本次峰会紧密围绕政策规范、监管、工艺与产业化进展、干细胞临床前研究与临床应用转化、干细胞存储与治疗、肿瘤免疫治疗、细胞与基因治疗、通用型CAR-T细胞治疗、单细胞多组学、单细胞测序、细胞外囊泡分离及检测、3D细胞培养与类器官、基因治疗及溶瘤病毒、实体瘤治疗及药物开发、临床研究与治疗进展等话题,特邀来自国家药品审评监管机构、科研院所、医疗机构、创新药企、生物治疗、生物技术和服务企业、产业链上下游企业、产业园区、投资机构、行业协会等多位权威专家与产业先锋进行分享交流及产品展示。组委会竭诚搭建优质对话合作平台,诚邀您八月深圳相聚,共襄盛会![/color][color=#404040]专题会议[/color][color=#404040]1、干细胞临床研究与转化应用峰会[/color][color=#404040]干细胞临床前研究与转化应用[/color][color=#404040]干细胞临床前研究与临床应用转化[/color][color=#404040]干细胞治疗技术与临床研究[/color][color=#404040]干细胞与免疫细胞临床研究的制剂质量评价[/color][color=#404040]干细胞治疗质量控制管理的现状与未来[/color][color=#404040]干细胞与类器官研究[/color][color=#404040]干细胞外泌体的应用[/color][color=#404040]干细胞与再生医学[/color][color=#404040]间充质干细胞外囊泡治疗难治性疾病[/color][color=#404040]新型干细胞治疗新冠肺炎[/color][color=#404040]2、肿瘤免疫治疗产业转化领袖峰会[/color][color=#404040]细胞免疫治疗研发突破与商业化进程[/color][color=#404040]通用型CAR-T细胞免疫治疗[/color][color=#404040]细胞免疫治疗质量控制&产业化[/color][color=#404040]细胞治疗药物研发与商业化生产[/color][color=#404040]细胞治疗产品开发与工艺优化[/color][color=#404040]TIL细胞在实体瘤治疗中的技术挑战与发展趋势[/color][color=#404040]iPSC来源的CAR先天性免疫细胞及其在肿瘤免疫细胞治疗中的应用[/color][color=#404040]细胞外囊泡的多组学研究[/color][color=#404040]细胞外囊泡RNA组分解析及其应用[/color][color=#404040]外泌体技术的开发与临床转化[/color][color=#404040]3、单细胞多组学研究与临床应用峰会[/color][color=#404040]单细胞多组学研究与临床应用[/color][color=#404040]单细胞转录组技术致力于大脑发育及神经干细胞调控的研究[/color][color=#404040]单细胞多组学科学创新前沿及最新技术[/color][color=#404040]单细胞空间组学的开发与应用进展[/color][color=#404040]单细胞技术助力精准医学研究[/color][color=#404040]单细胞组学研究技术在肿瘤免疫与个性化治疗中的应用[/color][color=#404040]单细胞技术在肿瘤微环境及肿瘤细胞异质性探究中的应用[/color][color=#404040]单细胞测序结合多组学技术的应用[/color][color=#404040]4、细胞与基因治疗前沿技术应用峰会[/color][color=#404040]细胞及基因治疗的临床研究与产业转化[/color][color=#404040]细胞与基因治疗的国内外最新研究进展[/color][color=#404040]细胞与基因治疗CDMO[/color][color=#404040]基因治疗及溶瘤病毒产品的开发[/color][color=#404040]AAV基因治疗药物大规模生产工艺研究及成本控制[/color][color=#404040]基因治疗GMP病毒载体规模化生产[/color][color=#404040]基因工程化外泌体用于肿瘤靶向治疗的研究[/color][color=#404040]溶瘤病毒及RNA疗法[/color][color=#404040]5、3D细胞培养与类器官临床应用峰会[/color][color=#404040]3D细胞培养与类器官前沿进展[/color][color=#404040]3D类器官培养技术发展及其应用[/color][color=#404040]类器官基础研究与技术开发[/color][color=#404040]类器官临床医学研究与应用[/color][color=#404040]类器官药物筛选与生物制造[/color][color=#404040]类器官技术的科研应用和临床转化[/color][color=#404040]类器官在肿瘤精准医学研究中的应用[/color][color=#404040]类器官在伴随诊断和新药研发中的应用和进展[/color][color=#404040]微流控器官芯片在精准医疗及药物研发中的应用[/color][color=#404040]* 最终议程以现场为准,发言企业可自行命题[/color][color=#404040]更多嘉宾邀约中,欢迎各单位推荐自荐![/color][color=#404040]* 最终以现场为准[/color][color=#404040]谁将参与[/color][color=#404040]全国各大医院的院长、医院管理者、肿瘤内科、肿瘤外科、生物治疗科、血液科、病理科、辅助生殖科、检验科等各科室主任医师、副主任医师、主治医生及从相关领域研究的专家、科研人员、医药企业等;[/color][color=#404040]科研院所、生物医药企业、技术服务代理商及投资机构、临床医生等;[/color][color=#404040]知名高校的教授、研究员、副研究员及生命科学专业、药学专业、医学专业、免疫学专业等;[/color][color=#404040]细胞及肿瘤抗体免疫治疗上游供应商、诊断试剂及设备服务商、技术与设备仪器提供商、IT大数据解决方案提供商等;[/color][color=#404040]基因治疗、基因编辑、基因测序、基因检测公司、生物技术公司研发人员等技术人员、研发总监等;[/color][color=#404040]精准医疗方面的机构、企业、细胞存储与治疗上、中、下游产业链的企业以及CRO、CMO等;[/color][color=#404040]CEO及药厂研发负责人:抗体免疫治疗药物研发、免疫细胞治疗及制品开发、溶瘤病毒、治疗性疫苗、小分子免疫治疗药物、细胞治疗与再生医学领域的专家、临床研究人员、从业医师、研究生以及细胞治疗与再生医学领域的医疗用品科研人员与厂商等;[/color][color=#404040]政府机构与代表、产业园区、招商局、投资孵化机构、咨询与培训机构、银行、律师、知识产权、证券公司等。[/color][/size][size=14px][color=#404040][img=2021.9嘉宾集竖版.jpg,1047,1177]https://img-user-qn.hudongba.com/upload/_oss/uePasteUpload/202206/2315/1655968748942_2757.jpg?image/auto-orient,1/quality,q_80[/img][/color][/size][size=14px][color=#404040]2021细胞产业大会 2021第六届(上海)细胞与肿瘤精准医疗高峰论坛伴随着为期两天的会议和三天的展览于4月25日在上海展览中心(上海市静安区延安中路1000号)落下帷幕!本次大会集聚60+行业大咖到场分享精彩演讲,现场参观参会人数高达1800多人,共有100多家优质展商和60多家行业媒体列席,呈现出一场学术与产业紧密交融的盛宴。细胞产业大会成熟的“会议+展览”的模式得到了参会嘉宾、参展企业及参会代表的一致好评![/color][/size][size=14px][color=#404040][img=2021.4嘉宾集竖版.jpg,1047,1266]https://img-user-qn.hudongba.com/upload/_oss/uePasteUpload/202206/2315/1655968747557_2756.jpg?image/auto-orient,1/quality,q_80[/img][/color][/size][size=14px][color=#404040]2021细胞产业大会 2021第七届(深圳)细胞与肿瘤精准医疗高峰论坛/2021基因与精准诊疗(深圳)高峰论坛/2021肿瘤精准诊疗(深圳)论坛伴随着为期两天的会议和展览于10月27日在深圳会展中心落下帷幕!疫情特殊时期,本次大会采用了“线上(约12万人观看)+线下(600多人参加)”相结合的方式同步进行的,专家们以专业的视角分享行业动态,以战略的眼光探讨产业发展,共商细胞治疗、基因治疗及肿瘤精准诊疗的未来发展之路![/color][color=#404040]活动预告[/color][color=#404040]2022细胞产业大会[/color][color=#404040]2022第九届(深圳)细胞与肿瘤精准医疗高峰论坛[/color][color=#404040]时间:2022年8月[/color][color=#404040]地点:深圳[/color][color=#404040]2022细胞产业大会[/color][color=#404040]2022第十届(武汉)细胞与肿瘤精准医疗高峰论坛[/color][color=#404040]时间:2022年11月[/color][color=#404040]地点:武汉[/color][color=#404040]展位及论坛赞助[/color][color=#404040]赞助商及演讲收费标准:[/color][color=#404040]套餐一:2个开放式展位+40分钟演讲+大会电子版会刊封三+资料入袋 RMB 100,000[/color][color=#404040]套餐二:1个开放式展位+30分钟演讲+大会电子版会刊彩页1P RMB 50,000[/color][color=#404040]套餐三:1个开放式展位+20分钟演讲+大会电子版会刊彩页1P RMB 40,000[/color][color=#404040]套餐四:20分钟演讲 RMB 20,000[/color][color=#404040]套餐六:1个开放式展位 RMB 22,800[/color][color=#404040]套餐七:光地展位每平方米 RMB 2,000[/color][color=#404040]听众参会代表收费标准:[/color][color=#404040]2022年8月1日前注册RMB 1,000/人,8月1日后注册RMB 1,200/人(深圳) [/color][color=#404040]2022年11月1日前注册RMB 1,000/人;11月1日后注册RMB 1,200/人(武汉) [/color][color=#404040]团体注册:3人以上可享受9折优惠(深圳、武汉两地均享此政策)[/color][color=#404040]费用包含:会议资料、大会入场资格、授权老师的PPT、午餐、茶歇等。[/color][color=#404040]上海顺展展览服务有限公司[/color][color=#404040]联系人:顾先生13621995193(微信Wechat)[/color][color=#404040]邮箱:[/color][/size][size=14px][color=#404040][email]2498299886@qq.com[/email][/color][/size][size=14px][color=#404040]地址:上海市松江区沪松公路1221号星晨大厦801室[/color][/size][size=14px][color=#404040][img]https://img-user-qn.hudongba.com/upload/_oss/userarticleimg/202207/28/11658988287538_article1_1574.png?image/auto-orient,1/quality,q_80[/img][/color][/size][/b]
[align=center][font='宋体'][size=18px][color=#000000]超速离心法收集[/color][/size][/font][font='宋体'][size=18px][color=#000000]肿瘤细胞[/color][/size][/font][font='宋体'][size=18px][color=#000000]外泌体[/color][/size][/font][/align][font='times new roman'][size=16px]将之前冻存于[/size][/font][font='times new roman'][size=16px]-80[/size][/font][font='times new roman'][size=16px]℃冰箱中的人肺腺癌细胞[/size][/font][font='times new roman'][size=16px]H1299[/size][/font][font='times new roman'][size=16px],人胃癌细胞[/size][/font][font='times new roman'][size=16px]MGC-803[/size][/font][font='times new roman'][size=16px]和人乳腺癌细胞[/size][/font][font='times new roman'][size=16px]MDA-MB-231[/size][/font][font='times new roman'][size=16px]放入复苏盒,[/size][/font][font='times new roman'][size=16px]37[/size][/font][font='times new roman'][size=16px]℃水浴锅融化,[/size][/font][font='times new roman'][size=16px][color=#000000]1[/color][/size][/font][font='times new roman'][size=16px][color=#000000]5[/color][/size][/font][font='times new roman'][size=16px][color=#000000]00 rpm[/color][/size][/font][font='times new roman'][size=16px][color=#000000]离心[/color][/size][/font][font='times new roman'][size=16px][color=#000000]3[/color][/size][/font][font='times new roman'][size=16px][color=#000000] min[/color][/size][/font][font='times new roman'][size=16px][color=#000000]。在超净操作台中,丢弃上清液,迅速加入[/color][/size][/font][font='times new roman'][size=16px][color=#000000]4[/color][/size][/font][font='times new roman'][size=16px][color=#000000] [/color][/size][/font][font='times new roman'][size=16px][color=#000000]mL[/color][/size][/font][font='times new roman'][size=16px][color=#000000]新鲜培养基,将细胞悬液混匀[/color][/size][/font][font='times new roman'][size=16px][color=#000000]后[/color][/size][/font][font='times new roman'][size=16px][color=#000000]转移到[/color][/size][/font][font='times new roman'][size=16px][color=#000000]25 cm[/color][/size][/font][font='times new roman'][size=16px][color=#000000]2[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的培养瓶中。倒置显微镜观察后放入[/color][/size][/font][font='times new roman'][size=16px][color=#000000]37[/color][/size][/font][font='times new roman'][size=16px][color=#000000]℃[/color][/size][/font][font='times new roman'][size=16px][color=#000000],[/color][/size][/font][font='times new roman'][size=16px][color=#000000]5% CO[/color][/size][/font][font='times new roman'][size=10px][color=#000000]2 [/color][/size][/font][font='times new roman'][size=16px][color=#000000]恒温培养箱中培养。[/color][/size][/font][align=left][font='times new roman'][size=18px][color=#000000]细胞培养与传代[/color][/size][/font][/align][font='times new roman'][size=16px][color=#000000]将[/color][/size][/font][font='times new roman'][size=16px][color=#000000]H1299[/color][/size][/font][font='times new roman'][size=16px][color=#000000]重悬于含有[/color][/size][/font][font='times new roman'][size=16px][color=#000000]10[/color][/size][/font][font='times new roman'][size=16px][color=#000000]%[/color][/size][/font][font='times new roman'][size=16px][color=#000000]([/color][/size][/font][font='times new roman'][size=16px][color=#000000]v/v[/color][/size][/font][font='times new roman'][size=16px][color=#000000])[/color][/size][/font][font='times new roman'][size=16px][color=#000000]FBS[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的[/color][/size][/font][font='times new roman'][size=16px][color=#000000]RPMI-1640[/color][/size][/font][font='times new roman'][size=16px][color=#000000]培养基中,[/color][/size][/font][font='times new roman'][size=16px][color=#000000]在[/color][/size][/font][font='times new roman'][size=16px][color=#000000]恒温[/color][/size][/font][font='times new roman'][size=16px][color=#000000]培养箱中培养。当达到[/color][/size][/font][font='times new roman'][size=16px][color=#000000]90[/color][/size][/font][font='times new roman'][size=16px][color=#000000]%[/color][/size][/font][font='times new roman'][size=16px][color=#000000]汇合时,去除旧培养基,加入[/color][/size][/font][font='times new roman'][size=16px][color=#000000]PBS[/color][/size][/font][font='times new roman'][size=16px][color=#000000]缓冲液清洗两遍以去除部分死细胞和细胞碎片。弃上清后,加入[/color][/size][/font][font='times new roman'][size=16px][color=#000000]0.25%[/color][/size][/font][font='times new roman'][size=16px][color=#000000]胰蛋白酶[/color][/size][/font][font='times new roman'][size=16px][color=#000000]-EDTA[/color][/size][/font][font='times new roman'][size=16px][color=#000000]溶液[/color][/size][/font][font='times new roman'][size=16px][color=#000000]1[/color][/size][/font][font='times new roman'][size=16px][color=#000000] [/color][/size][/font][font='times new roman'][size=16px][color=#000000]mL[/color][/size][/font][font='times new roman'][size=16px][color=#000000],在[/color][/size][/font][font='times new roman'][size=16px][color=#000000]37[/color][/size][/font][font='times new roman'][size=16px][color=#000000]℃条件下消化细胞[/color][/size][/font][font='times new roman'][size=16px][color=#000000]2[/color][/size][/font][font='times new roman'][size=16px][color=#000000] [/color][/size][/font][font='times new roman'][size=16px][color=#000000]min[/color][/size][/font][font='times new roman'][size=16px][color=#000000]。通过倒置显微镜观察到细胞之间相互分离后,迅速加入[/color][/size][/font][font='times new roman'][size=16px][color=#000000]2[/color][/size][/font][font='times new roman'][size=16px][color=#000000] [/color][/size][/font][font='times new roman'][size=16px][color=#000000]mL[/color][/size][/font][font='times new roman'][size=16px][color=#000000]新鲜培养基,轻轻吹打使培养皿上的细胞脱落[/color][/size][/font][font='times new roman'][size=16px][color=#000000],[/color][/size][/font][font='times new roman'][size=16px][color=#000000]1500 rpm[/color][/size][/font][font='times new roman'][size=16px][color=#000000]离心[/color][/size][/font][font='times new roman'][size=16px][color=#000000]3[/color][/size][/font][font='times new roman'][size=16px][color=#000000] min[/color][/size][/font][font='times new roman'][size=16px][color=#000000]。去除上清液[/color][/size][/font][font='times new roman'][size=16px][color=#000000],[/color][/size][/font][font='times new roman'][size=16px][color=#000000]抽取适量细胞悬液加入新的培养皿中,补充适量培养基进去吹打混匀。放入培养箱中继续传代培养。[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MGC-803[/color][/size][/font][font='times new roman'][size=16px][color=#000000]和[/color][/size][/font][font='times new roman'][size=16px][color=#000000]MDA-MB-231[/color][/size][/font][font='times new roman'][size=16px][color=#000000]在含[/color][/size][/font][font='times new roman'][size=16px][color=#000000]10[/color][/size][/font][font='times new roman'][size=16px][color=#000000]%[/color][/size][/font][font='times new roman'][size=16px][color=#000000]([/color][/size][/font][font='times new roman'][size=16px][color=#000000]v/v[/color][/size][/font][font='times new roman'][size=16px][color=#000000])[/color][/size][/font][font='times new roman'][size=16px][color=#000000]FBS[/color][/size][/font][font='times new roman'][size=16px][color=#000000]的[/color][/size][/font][font='times new roman'][size=16px][color=#000000]DMEM[/color][/size][/font][font='times new roman'][size=16px][color=#000000]培养基中生长。其他操作与[/color][/size][/font][font='times new roman'][size=16px][color=#000000]H1299[/color][/size][/font][font='times new roman'][size=16px][color=#000000]细胞[/color][/size][/font][font='times new roman'][size=16px][color=#000000]相同。[/color][/size][/font][align=left][font='calibri'][size=21px]细胞冻存[/size][/font][/align][font='times new roman'][size=16px]配置冻存液[/size][/font][font='times new roman'][size=16px]FBS:DMSO=9:1[/size][/font][font='times new roman'][size=16px],吹打混匀。取培养至覆盖培养皿表面[/size][/font][font='times new roman'][size=16px]9[/size][/font][font='times new roman'][size=16px]0[/size][/font][font='times new roman'][size=16px]%[/size][/font][font='times new roman'][size=16px]的细胞,同传代步骤处理,离心后去除上清液,加入适量的冻存液后吹打均匀,转移至冻存管中密封,填写冻存信息,将冻存管放于冻存盒后转移至[/size][/font][font='times new roman'][size=16px]-[/size][/font][font='times new roman'][size=16px]80[/size][/font][font='times new roman'][size=16px]℃冰箱中备用。[/size][/font][align=left][font='times new roman'][size=18px][color=#000000]培养基收集[/color][/size][/font][/align][font='times new roman'][size=16px]细胞在无外泌体的培养基中生长至覆盖培养皿表面[/size][/font][font='times new roman'][size=16px]9[/size][/font][font='times new roman'][size=16px]0[/size][/font][font='times new roman'][size=16px]%[/size][/font][font='times new roman'][size=16px]时,收集细胞培养上清。将上述培养基进行[/size][/font][font='times new roman'][size=16px]300 g[/size][/font][font='times new roman'][size=16px],[/size][/font][font='times new roman'][size=16px]10 min[/size][/font][font='times new roman'][size=16px]的离心,以去除死细胞;收集的上清液继续进行[/size][/font][font='times new roman'][size=16px]2000 g[/size][/font][font='times new roman'][size=16px],[/size][/font][font='times new roman'][size=16px]10 min[/size][/font][font='times new roman'][size=16px]的离心,用来去除细胞碎片;最后将上清液[/size][/font][font='times new roman'][size=16px]10000 g[/size][/font][font='times new roman'][size=16px]离心[/size][/font][font='times new roman'][size=16px]30 min[/size][/font][font='times new roman'][size=16px],并用[/size][/font][font='times new roman'][size=16px]0.22 [/size][/font][font='times new roman'][size=16px]μ[/size][/font][font='times new roman'][size=16px]m[/size][/font][font='times new roman'][size=16px][color=#000000]过滤器去除较大的细胞外囊泡,收集得到的溶液即为包含外泌体的培养基样品。[/color][/size][/font][font='times new roman'][size=18px][color=#000000]收集外泌体[/color][/size][/font][font='times new roman'][size=16px]首先,将培养基放入离心管进行严格配平,对称的两只离心管要精确到小数点后[/size][/font][font='times new roman'][size=16px]4[/size][/font][font='times new roman'][size=16px]位保持一致。将转子放入离心机时,要保证转子完全平衡。抽真空,慢慢将速度上升到[/size][/font][font='times new roman'][size=16px]100000 g[/size][/font][font='times new roman'][size=16px]进行[/size][/font][font='times new roman'][size=16px]70 min[/size][/font][font='times new roman'][size=16px]的离心。离心后弃上清加入[/size][/font][font='times new roman'][size=16px]PBS[/size][/font][font='times new roman'][size=16px]缓冲液,进行第二次[/size][/font][font='times new roman'][size=16px]100000 g[/size][/font][font='times new roman'][size=16px],[/size][/font][font='times new roman'][size=16px]70 min[/size][/font][font='times new roman'][size=16px]的离心。弃去上清液,将产物重悬于[/size][/font][font='times new roman'][size=16px]100 [/size][/font][font='times new roman'][size=16px]μ[/size][/font][font='times new roman'][size=16px]L PBS[/size][/font][font='times new roman'][size=16px]缓冲液中,放入[/size][/font][font='times new roman'][size=16px]-80[/size][/font][font='times new roman'][size=16px]℃冰箱中保存。[/size][/font][align=left][font='times new roman'][size=18px][color=#000000]外泌体的透射电镜表征[/color][/size][/font][/align][font='times new roman'][size=16px]首先取[/size][/font][font='times new roman'][size=16px]10 [/size][/font][font='times new roman'][size=16px]μ[/size][/font][font='times new roman'][size=16px]L[/size][/font][font='times new roman'][size=16px]外泌体溶液与等量的[/size][/font][font='times new roman'][size=16px]4%[/size][/font][font='times new roman'][size=16px]多聚甲醛混匀滴加到铜网上,过夜风干将其固定在铜栅格上。采用[/size][/font][font='times new roman'][size=16px]20 [/size][/font][font='times new roman'][size=16px]μ[/size][/font][font='times new roman'][size=16px]L 2%[/size][/font][font='times new roman'][size=16px]磷钨酸溶液负染[/size][/font][font='times new roman'][size=16px]3-5 min[/size][/font][font='times new roman'][size=16px],用滤纸吸取多余的染料,可在[/size][/font][font='times new roman'][size=16px]100 kV[/size][/font][font='times new roman'][size=16px]的透射电镜下观察外泌体的形貌。[/size][/font][font='times new roman'][size=16px]首先采用[/size][/font][font='times new roman'][size=16px]TEM[/size][/font][font='times new roman'][size=16px]观察了所捕获外泌体的形貌。如图所示,可从[/size][/font][font='times new roman'][size=16px]TEM[/size][/font][font='times new roman'][size=16px]图片中清楚的看到膜泡结构,所捕获外泌体具有典型的圆杯状膜结构,与之前报告的外泌体形貌一致。[/size][/font][table][tr][td][align=center][img]https://ng1.17img.cn/bbsfiles/images/2021/08/202108012213366216_1219_5111497_3.jpeg[/img][/align][/td][/tr][/table][align=center][font='times new roman']图[/font][font='times new roman'] [/font][font='times new roman']1 [/font][font='times new roman']透射电镜表征外泌体的形貌。标准尺:[/font][font='times new roman']500 nm[/font][/align][font='times new roman'][size=16px]进一步通过[/size][/font][font='times new roman'][size=16px]NTA[/size][/font][font='times new roman'][size=16px]确定了捕获外泌体的大小和分布。如图[/size][/font][font='times new roman'][size=16px]2[/size][/font][font='times new roman'][size=16px]所示,所捕获外泌体平均大小为[/size][/font][font='times new roman'][size=16px]110.1 [/size][/font][font='times new roman'][size=16px]±[/size][/font][font='times new roman'][size=16px] 1.0 nm[/size][/font][font='times new roman'][size=16px]。此外,从图中可看出所捕获外泌体呈单峰分布,表明捕获的外泌体具有高纯度。[/size][/font][table][tr][td][align=center][img]https://ng1.17img.cn/bbsfiles/images/2021/08/202108012213368577_5681_5111497_3.jpeg[/img][/align][/td][/tr][/table][align=center][font='times new roman']图[/font][font='times new roman'] [/font][font='times new roman']2[/font][font='times new roman'] NTA[/font][font='times new roman']表征外泌体的尺寸[/font][/align][align=center][/align][font='times new roman'][size=16px]将细胞培养液、富集后的外泌体洗脱液、富集后的上清液和洗涤缓冲液(第一次洗涤和第二次洗涤)用[/size][/font][font='times new roman'][size=16px]SDS-PAGE[/size][/font][font='times new roman'][size=16px]进行分离。如图[/size][/font][font='times new roman'][size=16px]3[/size][/font][font='times new roman'][size=16px]所示,通过对比其他泳道,[/size][/font][font='times new roman'][size=16px]Tim4@ILI-01[/size][/font][font='times new roman'][size=16px]免疫亲和材料分离的外泌体样品中[/size][/font][font='times new roman'][size=16px]70 kDa[/size][/font][font='times new roman'][size=16px]处的大量污染蛋白含量明显降低。[/size][/font][table][tr][td][align=center][img]https://ng1.17img.cn/bbsfiles/images/2021/08/202108012213370540_8358_5111497_3.jpeg[/img][/align][/td][/tr][/table][align=center][font='times new roman']图[/font][font='times new roman'] [/font][font='times new roman']3[/font][font='times new roman'] SDS-PAGE[/font][font='times new roman']分析从[/font][font='times new roman']4 mL[/font][font='times new roman']培养基中分离出的外泌体蛋白质(考马斯亮蓝染色)[/font][/align][font='times new roman'][size=16px]对分离得到的外泌体进行表征。通过[/size][/font][font='times new roman'][size=16px]TEM[/size][/font][font='times new roman'][size=16px]和[/size][/font][font='times new roman'][size=16px]NTA[/size][/font][font='times new roman'][size=16px]分析表明分离得到的外泌体的形貌和大小与文献报道一致。[/size][/font][font='times new roman'][size=16px]Western blotting[/size][/font][font='times new roman'][size=16px]实验结果表明,经富集后的细胞培养基中的外泌体标志性蛋白质[/size][/font][font='times new roman'][size=16px]HS[/size][/font][font='times new roman'][size=16px]P[/size][/font][font='times new roman'][size=16px]70[/size][/font][font='times new roman'][size=16px]、[/size][/font][font='times new roman'][size=16px]CD[/size][/font][font='times new roman'][size=16px]63[/size][/font][font='times new roman'][size=16px]、[/size][/font][font='times new roman'][size=16px]TSG101[/size][/font][font='times new roman'][size=16px]和[/size][/font][font='times new roman'][size=16px]CD81[/size][/font][font='times new roman'][size=16px]的含量比富集前显著提高。[/size][/font]
[center]靶向药物治疗肿瘤效果明显 市场潜力巨大[/center]近日,由阿斯利康举办的我国首届CSCO靶向治疗知识竞赛在上海、北京、广州3个赛区正式拉开序幕,据阿斯利康公司透露,此次竞赛的目的在于将肿瘤靶向治疗这一先进的治疗方法更广泛、更正确地应用于肿瘤的临床治疗中,从而通过多学科、多途径的治疗,尽可能地提高疗效,改善患者的生活质量。 据了解,肿瘤的发病率不断上升,其中肺癌是目前全球死亡率最高的肿瘤疾病之一。而近年来,我国肺癌尤其是非小细胞肺癌的发病率呈逐年上升的趋势。与此同时,作为治疗晚期非小细胞肺癌最常用的一种手段,化疗的疗效却已经进入了一个瓶颈阶段。 据中山大学肿瘤医院副院长林桐榆教授介绍,临床经验证明,化疗对非小细胞肺癌治疗的有效率一般在30%~40%左右,如何进一步提高疗效,改善患者的生活质量,延长患者的生存时间备受关注。肿瘤靶向治疗作为21世纪肿瘤治疗的热点,其优势在于,它以癌细胞作为特异性靶点,能够准确地作用于肿瘤,因此不会或者很少伤害正常细胞,产生的不良反应相对较小,已被证实能在多种肿瘤的治疗包括非小细胞肺癌、淋巴瘤、头颈癌、乳腺癌、结直肠癌等多种肿瘤的治疗中起到很大的作用。信息来源:医药经济报