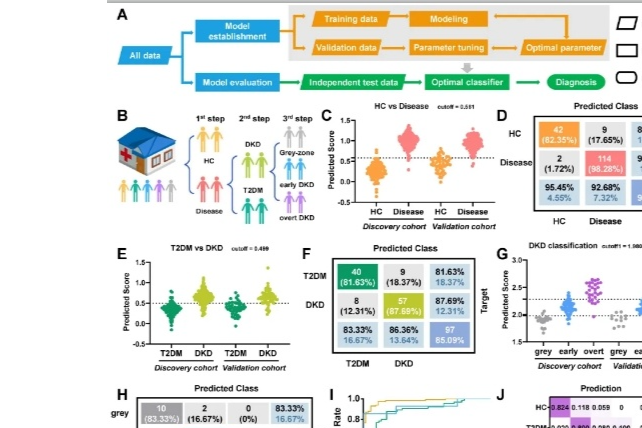
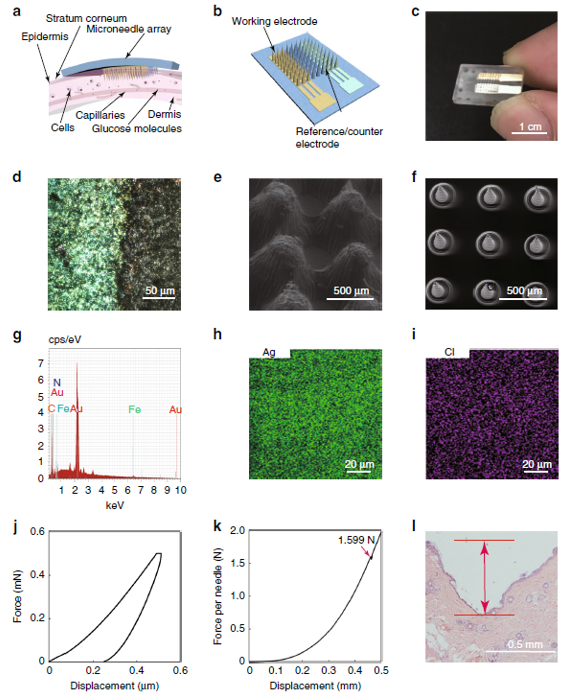
3D打印微针生物传感器用于糖尿病的持续监测
糖尿病是一种流行慢性代谢性疾病,具有多种临床表现和并发症,是死亡的主要原因之一。连续血糖监测可加强糖尿病管理,通过及时了解血糖水平波动情况来调整治疗方案,可减少住院次数并节约医疗费用,减少无效药物的使用从而挽救生命。微针系统在糖尿病的持续和实时监测方面有着巨大的前景,其可在不触及痛点的情况下到达真皮,并且可以降低感染的可能性,有着更高的安全性。已有不少研究者开发出了用于糖尿病监测的微针生物传感器。然而,这些传感器的血糖检测范围仍然有限,这使得对血糖水平高的患者的监测不准确,且对实时的葡萄糖浓度的反映不够灵敏。此外,目前尚未有相关传感器将工作电极、参比电极和计数电极集成在同一芯片中。近日,北京大学崔悦课题组首次展示了集成微针生物传感装置对糖尿病的连续监测。该装置采用3D打印工艺、电镀工艺和酶固定化步骤制造。将该装置插入小鼠皮肤真皮层,对正常或糖尿病小鼠皮下葡萄糖水平的监测具有准确的传感性能。检测结果与商业血糖仪的检测结果水平相当。这项研究有望为糖尿病的监测和治疗提供有效的途径,同时也为皮下电子设备的基础研究开辟道路。相关研究结果以“Continuous monitoring of diabetes with an integrated microneedle biosensing device through 3D printing”为题发表于《Microsystems & Nanoengineering》。文章链接:https://doi.org/10.1038/s41378-021-00302-w图1 微针生物传感器件整体方案及材料表征。其中使用了不同设备打印了不同尺寸的锥形微针阵列,如图e, f所示。图e中的微针高度约为0.8 mm,底部直径为0.4 mm,间距为0.2 mm。(SprintRay Technology Ltd., China)图f中的微针高度约为0.5 mm,底部直径为0.1 mm,间距为0.4 mm。(nanoArch S140, 摩方精密)该工作设计并使用面投影微立体光刻技术(nanoArch S140, 摩方精密;MoonRay, SprintRay Technology Ltd.)打印了9×9的微针阵列,单个微针的结构为锥形。微针阵列确保工作电极和皮肤之间有足够的接触面积,通过减小器件尺寸,形成稳定的传感器-皮肤界面。微针生物传感器采用双电极结构,包括普鲁士蓝涂层的Au工作电极和Ag/AgCl计数器/参比电极。每个电极占据一定的微针阵列,使用磁控溅射在微针表面镀上Au或Ag,Ag/AgCl层由Ag层的氯化作用得到,Au电极上的普鲁士蓝涂层采用电镀工艺制得。最后,将葡萄糖氧化酶固定在传感器的Au工作电极上。整个传感器构建完成后,将微针插入小鼠皮肤真皮层。在皮下葡萄糖的存在下,工作电极上的酶促反应产生H2O2,从而产生电流信号响应。该生物传感装置在缓冲溶液、等离子体和模拟ISF中显示出可靠和稳定的葡萄糖检测,微加工和电化学镀步骤使传感器能够线性和灵敏地检测葡萄糖,且检测范围得到拓宽。进一步地,将传感器插入小鼠皮肤真皮层,传感器在小鼠进食或被注射胰岛素的情况下,能够准确地连续实时监测皮下葡萄糖水平。图2 微针阵列传感器的制备工艺及其检测H2O2的性能。图3 生物传感装置在不同环境下的选择性和稳定性。图4 用生物传感装置对不同溶液中的葡萄糖进行体外传感。图5 用生物传感装置对小鼠皮下葡萄糖进行体内监测。